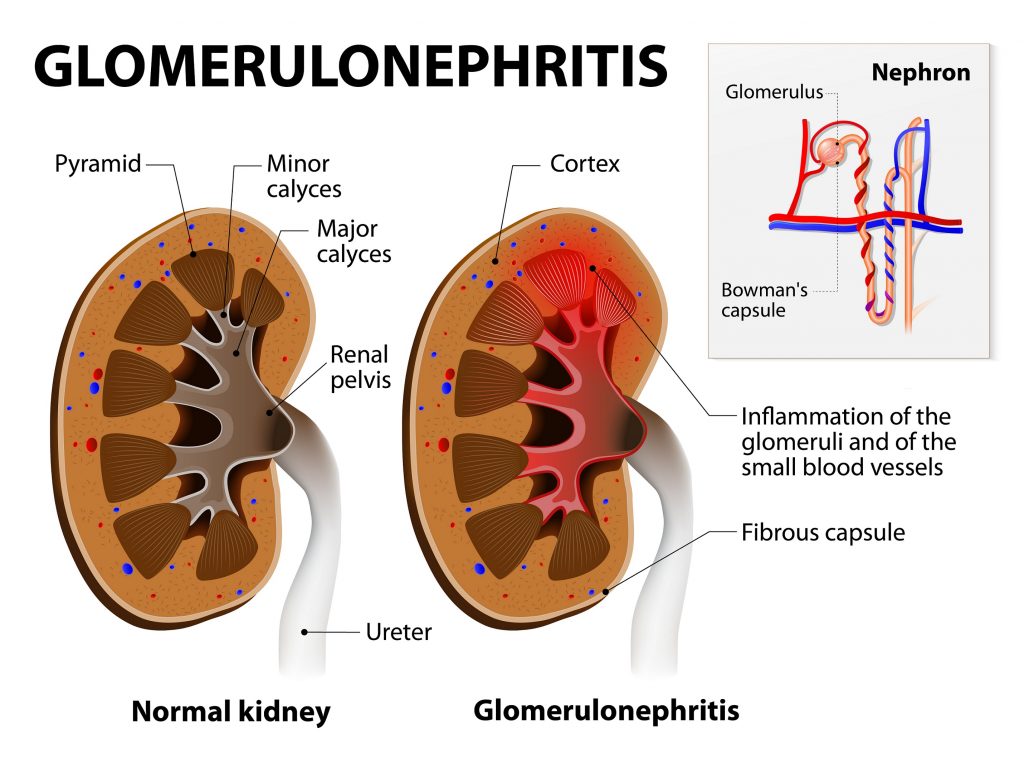
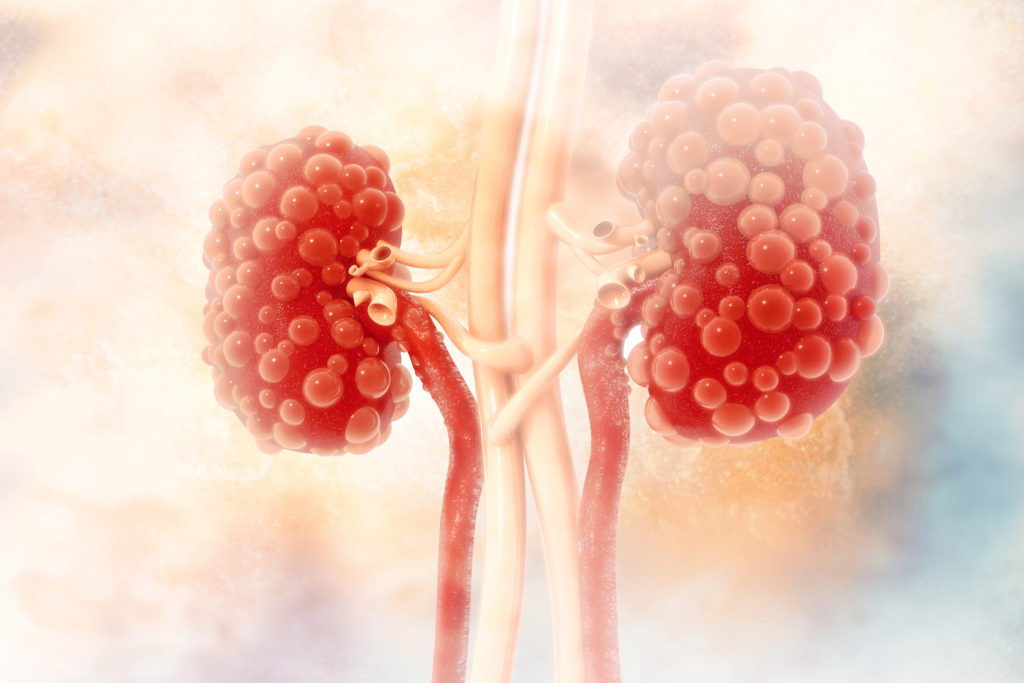
Данная болезнь – весьма распространенное явление среди маленьких пациентов. Основным внутренним органом, который подвергается дегенеративным изменениям, выступают почки. Отсутствие своевременного лечения приводит к развитию хронической почечной недостаточности и к ранней инвалидизации.
Гломерулонефрит не имеет возрастных ограничений, однако зачастую он атакует детей, а также мужчин в возрасте до 40 лет.
Причины возникновения гломерулонефрита – кто в группе риска?
Основными компонентами, которые задействованы в патологический процесс, являются клубочки почек (гломерулы).
Подобное дефективное состояние, в свою очередь, приводит к накоплению в организме токсических веществ.
Гломерулонефрит является результатом воспалительных явлений.
- Стрептококковая инфекция, что может быть острой либо хронической: скарлатина, ангина, воспаление легких, тонзиллит, поражение кожных покровов стрептококковой микрофлорой. Зачастую гломерулонефрит дает о себе знать через 10-20 дней после указанных патологий.
- Вирусный гепатит В.
- Некоторые детские болезни: ветряная оспа, корь, эпидемический паротит.
- Туберкулез.
- Инфекционный мононуклеоз.
- Системные патологии.
- Вакцинация.
- Детский ревматизм.
- Воспалительные явления, которые локализируются в мочеполовой системе.
- Длительное воздействие радиоактивных лучей, а также лучевая терапия.
- Переливание крови.
- Отравление сильно действующими химическими агентами: свинцом, ртутью, этиловым спиртом, ацетоном и т.д.
- Передозировка определенными медикаментами.
- Аллергическая реакция на укусы насекомых, змей, цветочную пыльцу.
Катализаторами воспалительных процессов выступают следующие явления:
- Длительное пребывание на холоде, либо сильный перегрев.
- Наличие инфекционных недугов, что имеют хроническую природу.
- Диагностирование гломерулонефрита у ближайших родственников.
- Дефицит витаминов в организме.
Видео: Гломерулонефрит
Признаки и симптомы гломерулонефрита у детей, женщин, мужчин, беременных женщин, пожилых людей
Симптоматика рассматриваемого недуга будет определяться его формой, возрастом, а также наличием сопутствующих заболеваний.
Острый гломерулонефрит можно распознать по следующим признакам:
- Задержка мочи — либо частое и болезненное мочеиспускание. За счет этого кожные покровы отекают. Данное явление, ярко-выраженное в утреннее время, в большей степени проявляется на лице и ногах. У некоторых пациентов могут присутствовать внутренние отеки. У полных детей отечность кожных покровов заметить весьма проблематично. При переходе заболевания в декомпенсационную стадию, в силу неспособности почек справляться со своими основными «обязанностями» развивается прямо-таки обратное явление – сверхсильное мочевыведение. Пациенты жалуются на сухость кожных покровов, чрезмерную и регулярную жажду.
- Изменение цвета, запаха и плотности мочи. Вследствие проникновения кровяных телец в мочевую систему урина становится светло-коричневой, красной либо розовой с едким неприятным запахом.
- Общий упадок сил, который сопровождается головными болями, отсутствием аппетита, сонливостью.
- Постоянное чувство жажды.
- Резкое повышение температуры тела до 39-40С.
- Болевые ощущения в зоне поясницы (не всегда).
- Тошнота, которая в редких случаях может сопровождаться единичной рвотой.
- Повышение артериального давления даже у тех, кто никогда не имел проблем с работой сердечно-сосудистой системы.
При благоприятном течении и своевременном обращении за квалифицированной медицинской помощью симптомы исчезнут через 14-20 дней после терапевтических мероприятий. На полное излечение недуга уходит, в среднем, 2 месяца.
Острый гломерулонефрит может протекать в двух формах:
- Циклической. Считается благоприятной: ее легко диагностировать по выраженной симптоматике, что дает возможность своевременно начать лечение.
- Латентной. При данной форме недуг практически никак не проявляет себя: выявить патологическое состояния возможно посредством лабораторного изучения мочи. Нередко у больных распознают гломерулонефрит на той стадии, когда почки перестают работать нормально, и требуется их пересадка.
Это дает возможность своевременно устранить недуг и предупредить развитие обострений.
В целом же, хронический гломерулонефрит может проявлять себя в нескольких формах:
- Латентной. Наиболее распространенная форма. Характеризуется незначительной отечностью и слабым повышением артериального давления. Точный диагноз можно поставить только после лабораторного тестирования мочи: в ней будут присутствовать молекулы белка и клетки крови.
- Гипертонической. Дегенеративные процессы не затрагивают органы мочевой системы. Однако больные жалуются на сильное повышение артериального давления, которое проблематично снизить на длительный период.
- Нефротической. Количество выделяемой на протяжении суток мочи существенно снижается, что провоцирует сильную отечность. Проблем с АД зачастую не возникает.
- Гематурической. Встречается в 5% случаев, и распознается по измененному окрасу мочи: она приобретает бурый, красный или розовый оттенок. Это связано с наличием эритроцитов в урине.
- Смешанной. Совмещает в себе симптоматику гипертонической и нефротической форм.
Отсутствие адекватного лечения может привести к появлению почечной недостаточности, главным симптомом которой является уремия.
Указанное патологическое состояние проявляется следующим образом:
- Неприятный запах изо рта в результате проникновения мочевины через слизистые оболочки.
- Ухудшение зрения на фоне недостаточного питания тканей сетчатки. При ее отслоении может наступить полная слепота.
- Сильные судорожные припадки на фоне сбоев в функционировании ЦНС.
- Быстрая утомляемость, постоянное желание поспать.
- Серьезные нарушения в работе сердца и легких, которые проявляются одышкой, бледностью кожных покровов. Подобное состояние – следствие скопления жидкости в сердечной и грудной полостях.
Здесь имеется в виду, в первую очередь, отечность лица, нижних конечностей, болевые ощущения в районе поясницы, сонливость, частые позывы к мочеиспусканию.
Виды гломерулонефрита и стадии заболевания
Классификация рассматриваемого недуга весьма обширная.
Исходя из симптоматической картины, выделяют 3 разновидности гломерулонефрита:
- Острая. Появляется внезапно, быстро прогрессирует. При своевременной терапии заканчивается абсолютным выздоровлением. В некоторых случаях может перерасти в хроническую болезнь.
- Хроническая. Обострения (весна/осень) чередуются с выздоровлениями.
- Подострая. Плохо отзывается на лечебные мероприятия. Прогрессирует быстро, и в 80% случаев приводит к смертельному исходу.
Все описанные виды недуга могут протекать в различных формах, каждая из которых характеризуется уникальной клинической картиной. Более детально эти формы были рассмотрены в предыдущем разделе.
В зависимости от этиологического признака, рассматриваемый недуг бывает двух видов:
- Первичный. Развивается как самостоятельная патология.
- Вторичный. Возникает на фоне иных патологий, которые системно поражают организм.
Исходя из характера гистологических трансформаций в почках, гломерулонефрит бывает:
- Мезангиопролиферативным. Работоспособность почек нарушается вследствие сужения просвета капилляров. Подобное явление спровоцировано разрастанием соединительной ткани.
- Внутрикапиллярный. Функция фильтрации претерпевает негативных изменений, потому что сосуды становятся слишком узкими: внутренний слой их стенок утолщается.
- Мезангиокапиллярный. Является комбинацией двух перечисленных выше видов гломерулонефрита.
- Диффузная мембранозная нефропатия. Главными провокаторами дегенеративных состояний выступают иммунные комплексы, которые скапливаются на стенках капилляров клубочков почек.
- Быстропрогрессирующий. Патологию в этом случае провоцируют сильные воспалительные явления. Недуг быстро развивается, приводя к почечной недостаточности.
Различают несколько стадий гломерулонефрита:
- Начальная стадия – острое течение патологии. По прошествии 3-х недель, без адекватной терапии имеет место быть «хронизация» болезни.
- Стадия выздоровления (реконвалесценция).
- Хроническая форма болезни. Данная стадия способна длиться десятки лет с тем условием, что функциональная активность почек сохраняется в норме.
- Стадия декомпенсации – развитие обострений. Характеризуется прогрессированием рассматриваемого недуга, которое приводит к серьезным сбоям в работе почек. Возникает хроническая почечная недостаточность.
Чем опасен гломерулонефрит у людей разных возрастных групп – осложнения и риски гломерулонефрита
- Отечность легких. Повышенное артериальное давление негативно сказывается на состоянии сердца, провоцирует накопление жидкости в организме. Изначально это проявляется отеканием кожных покровов, в дальнейшем страдают внутренние органы и полости.
- Острая форма сердечной недостаточности. Констатируется в 3% случаев.
- Припадки эпилептического типа, судороги, которые в некоторых случаях могут спровоцировать гипертонический криз.
- Ухудшение качества зрения.
- Внутримозговое кровоизлияние.
- Почечная недостаточность (острая форма).
- Тяжелая интоксикация всего организма – уремия.
Если беременность протекает на фоне указанной патологии, возможны следующие осложнения:
- ОПГ-гестоз. Данное состояние опасно развитием почечной недостаточности, отеком легких, сбоями в работе центральной нервной системе.
- Неспособность выносить ребенка.
- Сильные кровотечения в процессе родовой активности, что связано с плохой свертываемостью крови.
- Гибель плода.