Лечение острой почечной недостаточности включает целый комплекс мероприятий, направленных на улучшение состояния больного и сохранение его жизни. Диагностика почечной недостаточности не представляет сложности, что повышает шансы на сохранение жизни.
Распространенность составляет примерно 200 случаев на 1 млн, пожилые люди и пациенты с хронической почечной недостаточности вне зависимости от возраста и пола.
[obvodka]Содержание статьи:
Тактика и цели лечения острой органной недостаточности
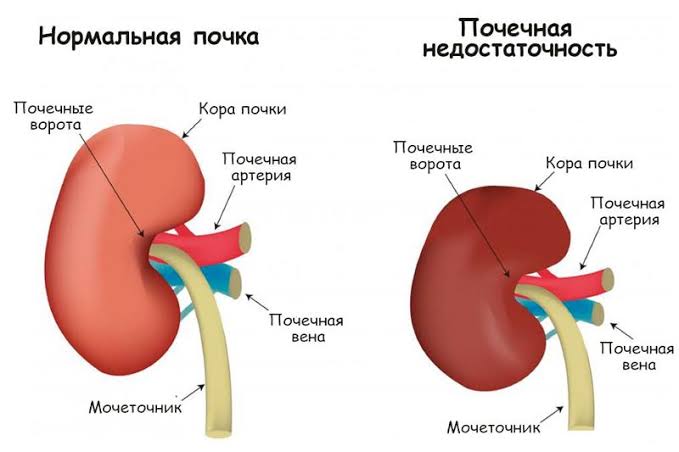
Острая почечная недостаточность (в аббрев. ОПН) — полиэтиологичное, спонтанное, в перспективе обратимое прекращение почечной функции.
Недостаточность охватывает всей нефрологические структуры и функции: экскрецию, секрецию, выделение. Наряду с прекращением функции почек, нарастает азотемия, возникают стойкие тяжелые электролитные нарушения.
Лечение острой почечной недостаточности напрямую зависит от типа, природы возникновения, стадии, клинического анамнеза больного, интенсивности нарастания осложнений. Успех терапии определяется своевременностью и объемом проведенных мероприятий.
Цель лечения ОПН заключается в следующих аспектах:
- Устранение первопричинного фактора развития острой недостаточности.
- Восстановление метаболизма, водно-солевого, кислотно-щелочного и электролитного баланса.
- Проведение заместительной терапии с последующим восстановлением почечной функции.
- Предупреждение новых эпизодов острой почечной недостаточности.
[obvodka]Больные с признаками острой почечной недостаточности нуждаются в госпитальном лечении, помещении в стационар, имеющим оборудованием для гемодиализа, иногда в палатах интенсивной терапии и реанимации.[/obvodka]
Реанимационная терапия
Лечение ОПН нередко проводится в палатах интенсивной терапии и реанимации.
Детей госпитализируют в обязательном порядке, вводят в медикаментозную кому для снижения неврологической и мозговой нагрузки.
Реанимационные мероприятия включают:
- Катетеризацию центральной вены, мочевого пузыря, мочеточников;
- Эпидуральную блокаду в случае отсутствия коагулопатии.
- Аэрозольные ингаляции через носовые канюли, массаж грудной клетки, ИВЛ при необходимости и прочие респираторные методы.
- Медикаментозную терапию при развитии полиорганной недостаточности, преимущественно, со стороны сердца, легких (сердечные гликозиды, витамин В, антибиотики, мембраностимуляторы, уроантисептики, анаболические препараты, дезагреганты и антикоагулянты, антигипертензивная терапия при высоком АД, гипертоническом кризе, ингибиторы протеазы и другие).
Продолжительность и стадия ОПН определяет и тактику инфузионной терапии. Например, при преренальной ОПН возможно проведение полного объема инфузионного лечения, при ренальной инфузии резко сокращают или прекращают полностью.
[obvodka]Больным с олигурическим синдромом на фоне ОПН в течение 3-4 часов вводят раствор глюкозы (10%), объем зависит от веса больного. После такой нагрузки должно выделиться около 35% мочи.
Если мочеиспускание происходит в ожидаемом объеме, говорят о функциональной почечной недостаточности.[/obvodka]
Заместительная почечная терапия и хирургия крови
Заместительная терапия назначается в период олигурии, как единственный эффективный метод внепочечного очищения крови. В качестве заместительной терапии применяют гемодиализ, перитонеальный диализ, а также слабопоточную гемодиафильтрацию, гемофильтрацию или гемодиафильтрацию.
При развитии полиорганной недостаточности показано начинать очищение крови путем слабопоточной гемодиафильтрации. Популярными и доступными методами очищения крови является гемодиализ и перитонеальный диализ.
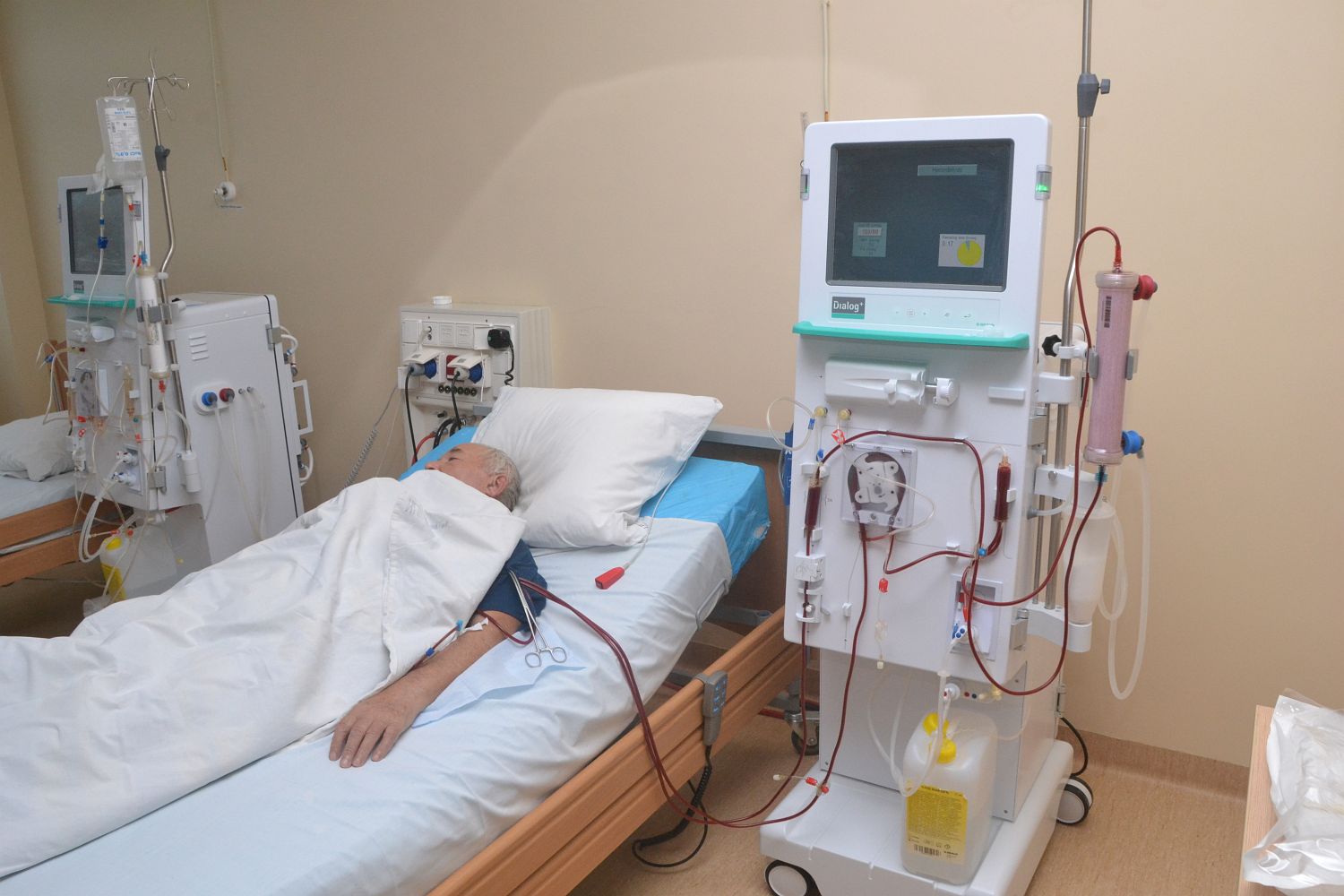
Гемодиализ
Гемодиализ (от греч. «отделение и переливание крови») — один из методов заместительной терапии при острой или хронической почечной недостаточности. Благодаря гемодиализу, удается быстро очистить кровь от токсинов, остаточного азота, купировать тяжелую интоксикацию.
Гемодиализ предпочтителен детям старше 10-14 лет и взрослым.
Гемодиализ бывает:
- Плановым, когда необходимость проведения определяется отеком легких, тяжелой уремией и отечностью.
- Экстренным, когда уровень мочевины превышает 30 ммоль/л, уровень креатинина более 0,5 ммоль/л, симптомы уремии нарастают и выражены значительно, возникает ацидоз, гипонатриемия.
Необходимость в гемодиализе, как основном методе лечения ОПН, отпадает при наступлении олигурической стадии и восстановления уровня креатинина и мочевины.
Противопоказанием к гемодиализу у детей и взрослых является хаотичный почечный кровоток, паренхиматозные кровотечения, плохой гемостаз.
[obvodka]Важно!
К сожалению, в 35% клинических случаев ОПН больным требуется длительная или пожизненная заместительная терапия.
Если при ОПН концентрация креатинина снижается раньше уровня мочевины, то клиницисты рассматривают это, как благоприятный признак.[/obvodka]
Перитонеальный диализ
Перитонеальный диализ — один из методов заместительной терапии, который рассматривают как подготовку к гемодиализу у детей раннего возраста, у взрослых при невозможности проведения гемодиализа.
Выделяют мануальный или автоматический способ очищения. Если гемодиализ осуществляется через венозный доступ, до перитонеальный диализ выполняется через стому с катетером в брюшной полости.
Среди недостатков — высокий риск развития перитонита.
Диализ показан при артериальной гипертензии, при отсутствии доступа к венам и сосудам (например, у новорожденных детей), аллергия на компоненты диализата при гемодиализе, плохая свертываемость крови и другие патологии кровеносной системы.
Противопоказанием к проведению считают ожирение, увеличение внутренних органов, в том числе почек (например, при поликистозе по детскому типу), патологии сердечно-сосудистой системы, снижение фильтрационной функции брюшины, психические заболевания.
[obvodka]Обратите внимание!
Схема лечения ОПН у детей и взрослых идентична, разница лишь в выборе дозировки препаратов, метода хирургического очищения крови и заместительной терапии.[/obvodka]
Долгосрочное лечение
После разрешения острой почечной недостаточности назначается курс терапии, который направлен на коррекцию основной причины, стабилизацию метаболизма, фосфорно-кальциевого обмена, кислотно-щелочного и водно-солевого баланса.
Обязательно контролируют суточное артериальное давление, регулярно сдают анализ крови и мочи для оценки фильтрационной и экскреторной функции почек.
Для предупреждения инфекционного процесса продолжают курс антибиотикотерапии, уроантисептиков курсами (фитопрепараты на основе лекарственных трав можно принимать длительно).
Осложнения при ОПН
Острая почечная недостаточность — грозное осложнение при патологии почек, хронической почечной недостаточности, кишечной инфекции (гемолитико-уремический синдром у детей до 5 лет) и других сопутствующих заболеваний.
[minus title=’Основными осложнениями ОПН являются:’]
- Сердечная недостаточность. Учитывая взаимосвязь почечной функции и артериального давления, снижение или прекращение работы почек приводит к прекращению регуляции давления. Нарастает гипертензия, присутствует риск гипертонического криза, развивается острая сердечная недостаточность, которая, к сожалению, остается в хронической форме даже после выздоровления.
- Гиперкалиемия. Для ОПН характера гиперкалиемия, обусловленная невозможностью его достаточного выведения из организма. Происходит его накопление, что агрессивно влияет на функцию почек.
- Железодефицитная анемия. Результатом азотемии и интоксикации является угнетение уровня эритропоэтина. До 70% больных с ОПН имеют диагноз анемия.
Учитывая замедление и стойкое нарушение метаболизма, высок риск развития генерализованного сепсиса, застойной сердечной недостаточности, инфекционных осложнений. В патологический процесс вовлекаются и органы ЖКТ.
ОПН нередко осложняется внутренними кровотечениями, некрозом почки.[/minus]
Прогноз при ОПН
Прогноз при ОПН вариативен, так как сохранение жизни — результат своевременного вмешательства, полного объема терапии, зависит от вида основной патологии, приведшей к ОПН, от тяжести нарушения почечной функции.
У выживших больных с ОПН полное восстановление почек регистрируется в 35% случаев, частичное — в 15%, в 5% клинических случаев больные нуждаются в постоянной заместительной почечной терапии.
[obvodka]Обратите внимание!
Оптимальным способом заместительной терапии у детей является пересадка почки, так как при гемодиализе и перитонеальном диализе невозможно нормальное психоэмоциональное развитие ребенка, нарушается его рост, внутренние биохимические процессы сложно регулировать и контролировать.[/obvodka]
Несмотря на наличие совершенных методов лечения ОПН, летальность достигает высоких цифр. При этом, 25-30% приходится на акушерско-гинекологические осложнения (гестозы, преэклампсия), и до 75% встречается при развитии острой полиорганной недостаточности.