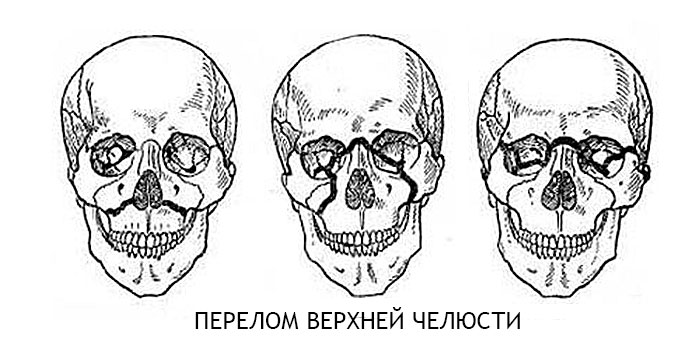
Рассматриваемое явление представляет собой нарушение линейной целостности костной ткани, что образовывает верхнюю челюсть. Ситуаций, которые приводят к указанному виду перелома, может быть несколько, но основная часть пациентов — молодые мужчины.
Лечение переломов верхней челюсти должно быть комплексным. Зачастую без хирургических манипуляций здесь не обходится. Противовоспалительная, антимикробная терапия — обязательные составляющие лечебных процедур.
[obvodka]Содержание статьи:
- Первая доврачебная и врачебная помощь при подозрении на перелом
- Показания к операции при переломе и травмах верхней челюсти
- Лечение осложнений
- Реабилитация
Первая доврачебная и врачебная помощь при подозрении на перелом верхней челюсти
Весь комплекс мероприятий должен быть нацелен на предупреждение развитие шока, остановку кровотечения.
[obvodka]Первую доврачебную помощь предоставляют на месте, либо в травматических/фельдшерских пунктах. Медперсонал, прибывший на место происшествия, должен обладать достаточным набором знаний, чтобы диагностировать повреждения лица.[/obvodka]
При осмотре пострадавшего выясняются обстоятельства, что привели к травме; уточняется время события; ставится предварительный диагноз.
Лишь после этого производится комплекс следующих мероприятий:
1.Остановка кровотечения
Если задеты только мелкие сосуды, осуществляют тампонирование раневой поверхности с последующим наложением повязки. При разрывах крупных артерий поток крови пробуют остановить посредством прижимания (пальцами) поврежденного участка.
Особую опасность представляет скрытое кровотечение, когда из разрушенных сосудов кровь поступает вовнутрь тканей.
2.Процедуры по предупреждению остановки дыхания
В связи с тем, что данное явление может возникнуть по различным причинам, мероприятия будут различаться.
В первую очередь, ротовую полость осматривают на предмет наличия сгустков крови, рвотных масс, остатков еды и т.д. Язык желательно проколоть булавкой, чтобы предотвратить его западание.
Если потерпевший находится в сознании, его сажают на стул, наклоняют голову вперед. При бессознательном положении больного укладывают лицом вниз (если перелом позволяет), либо на спину, повернув голову влево или вправо.
3.Предупреждение развития шока
Для минимизации подобного риска необходимо оперативное выполнение предыдущих двух пунктов. Защитить поврежденный участок от проникновения микробов поможет марлевая повязка, но затягивать сильно ее нельзя.
[obvodka]Открытые травмы могут спровоцировать столбняк в будущем. Сыворотка АЕ3000 даст возможность оградиться от указанной патологии.[/obvodka]
3.Обезболивание
Лучше использовать инъекции (анальгин, ревалгин и т.д.) так как проглатывать анестетики в таблетках больному будет не удобно и больно.
[obvodka]Однако, если инъекций нет, можно растолочь таблетку в порошок, смешать ее с небольшим количеством воды и дать выпить пострадавшему.[/obvodka]
Перед этим ротовую полость обязательно проверяют на наличие сгустков крови, инородных тел.
4.Правильная транспортировка
В случае перевозки пострадавшего в больницу ему накладывают стандартную фиксирующую повязку.
Если такой повязки у медработника нет, проблему можно решить при помощи шапочки Гиппократа, которую делают из бинта/марли. Во время всей поездки больной должен лежать.
По прибытию в учреждение здравоохранения фельдшер составляет лист-отчет (для доктора) о причинах травмы, оказанной помощи, методе транспортировки.
Врачебная помощь при подозрении на перелом верхней челюсти предусматривает такие манипуляции:
1.Борьба с кровотечением
Доктор осуществляет перевязку поврежденных сосудов. Если раневая поверхность позволяет, производят ее тампонаду. Если из полости рта кровь течет очень сильно, делают трахеотомию.
[obvodka]Жажду утолить больной может при помощи поильника, на носике которого расположен резиновый колпак.[/obvodka]
2.Фиксация осколков челюсти
Вариаций подобной процедуры несколько:
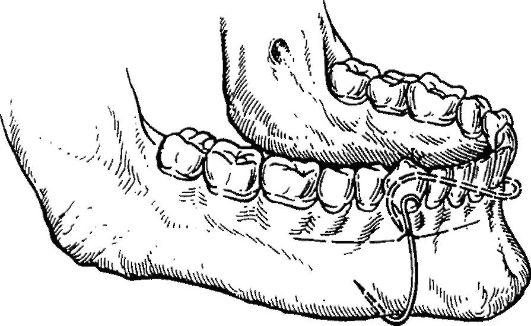
- Применением пращевидных, гипсовых пращевидных, либо лейкопластырных повязок.
- Соединение двух челюстей посредством проволоки/пластмассовой нити.
- Накладывание шины-ложки на сломанную верхнюю челюсть, и пращевидной повязки — на нижнюю.
- Использование зубных протезов (если таковые имеются), как шин-распорок, с одновременным наложением дополнительной повязки. Для кормления, питья больному сверлят отверстие в искусственном переднем зубном ряде.
- Перекрытие небольшой прокладкой из воска/стенса раневых зон, что образовались вследствие потери зубов.
Показания к операции при переломе и травмах верхней челюсти
Самым распространенным способом хирургического лечения перелома верхней челюсти является остеосинтез.
К данному типу лечения прибегают в нескольких случаях:
- Присутствует обширное воспаление в районе перелома.
- Патологию кости можно исправить лишь посредством операции.
- Большая часть зубов на поврежденном участке отсутствует.
- В ходе осмотра пациента выявлены крупные и/или мелкие осколки.
Исходя из того, какой тип перелома диагностируется, как чувствует себя пациент, и какими навыками наделен оперирующий, для устранения рассматриваемой патологии может применяться один из следующих видов остеосинтеза:
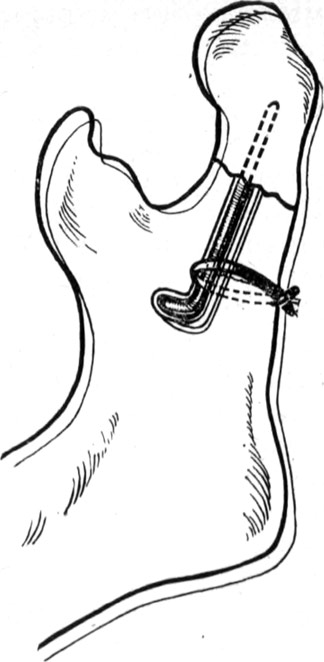
1.Накостный
В ходе указанной процедуры хирург использует мини-пластинки из нержавейки или титана.
Для их фиксации резекцию кожи производят с боковой стороны: пластины крепятся с помощью шурупов, быстродействующих пластмасс либо специального клея. Это дает возможность восстановить функции костной ткани, а послеоперационный период, в связи с сохранностью мягких тканей, протекает быстро и с минимальным риском осложнений.
Данный метод не подходит, если есть мелкоосколочные повреждения.
2.Наружный
Способствует восстановлению структуры кости, минимизирует нагрузку на поврежденный участок.
Основными компонентами указанной методики лечения выступают спицы или скобы: их внедряют перпендикулярно по отношению к основанию кости. Крепеж спиц осуществляется посредством внеротового прибора, который обеспечивает иммобилизацию.
3.Внутрикостный
В качестве фиксирующего материала используют специальный проводник, который протягивают через зону перелома.
Подобная манипуляция актуальна при переломах диафизов трубчатых костей.
4.Чрескостный
Поврежденный участок скрепляют при помощи спиц, мини-гвоздей, тонкой проволоки.
Алгоритм данной процедуры следующий:
- Доступ к области перелома посредством отслаивания мягких тканей изнутри, а также с боковой стороны.
- Сверление отверстий в осколках, их сопоставление.
- Фиксация фрагментов при помощи проволоки или синтетических нитей. Последний материал не столь популярен из-за небольшой прочности.
После чрескостного остеосинтеза больной имеет возможность самостоятельно принимать пищу, чистить зубы. Он назначается при сильных смещениях кости при переломах верхней челюсти.
[minus title=’Однако указанная манипуляция имеет ряд противопоказаний:’]
- Воспалительные явления в поврежденном участке.
- Погрешности в строении кости.
- Перелом возник вследствие пулевого ранения.
- У больного диагностируется остеомиелит.
- Имеют место быть мелкие дробления кости.[/minus]
Лечение осложнений
[minus title=’После хирургического лечения рассматриваемой травмы могут появиться следующие обострения:’]
- Указанный вид перелома существенно влияет на качество жизни пациента, что сказывается на его психологическом и эмоциональном состояниях. Такие моменты поможет устранить психолог либо психиатр.
- Сбои в работе жевательного аппарата; гнойные образования (в т.ч. гаймориты, лимфадениты); медленное срастание кости. Для улучшения кровообращения проводят новокаиновые блокады (15-20 мл). Антибиотики, которые колют в первый же день после поступления в больницу, помогают предупредить септические обострения. Их вводят непосредственно в мягкие ткани челюсти. Антибиотикотерапию лучше осуществлять как можно раньше: воспалительный процесс в любом случае будет развиваться, и ранее реагирование на него даст свои плоды. При повышении температуры делают инъекции внутримышечно.
- Нарушения функционирования органов дыхательной системы. При переломах, травмах верхней челюсти после мероприятий по выведению пострадавшего из шока осуществляют динамическую рентгенологическую диагностику. По необходимости могут назначаться гормоны.
- Потеря витаминов в ходе борьбы с воспалительными явлениями, которые имеют циклический характер. Чтобы улучшить защитные способности организма, больному выписывают поливитамины, кальций хлорид (5-процентный).
- Развитие травматического остеомиелита. Указанное осложнение требует вскрытия гнойного пузыря с тщательной антисептической обработкой поврежденной области. При запущенных стадиях производят резекцию мягких тканей с дренирование гнойных масс. В последующем может быть назначен курс лазеротерапии или дозированной механотерапии в комплексе с противовоспалительными, иммуномодулирующими препаратами.[/minus]
Реабилитация
[plus title=’После выписки из стационара больному необходимо придерживаться следующих рекомендаций:’]
- Диета. Рацион питания должен включать мясные, овощные и молочные бульоны. От домашнего молока стоит отказаться на некоторое время: оно увеличивает плотность слюны. В целом же, пища должна быть высококалорийной, но перетертой. Алкогольные напитки недопустимы.
- Массаж+гимнастика лица. Подобные процедуры способствуют улучшению кровообращения, положительно влияют на тонус мышц. Методик рассматриваемых манипуляций существует множество: их можно выполнять дома, перед зеркалом. Лечащий доктор подберет наиболее актуальный комплекс упражнений.
- Регулярные визиты к стоматологу. Больным с переломами верхней челюсти следует проверяться у дантиста с целью контроля над состоянием зубов. Вопросы о необходимости протезирования решаются оперативно. Не стоит игнорировать пародонтит: он способен усилить воспаление, что отрицательно скажется на скорости заживления раны.
- Физиопроцедуры. Способствуют улучшению состояния тканей и всего организма.[/plus]
Существует несколько видов физиопроцедур:
- Ультразвуковое облучение. Провоцирует выработку витамина Д, что помогает организму хорошо усваивать кальций. Усиленное поступление кальция положительно влияет на состояние костной ткани, — кость срастается быстрей. Данную процедуру проводят в несколько сеансов, с перерывами в 3 дня.
- Электромагнитная терапия. Доктор направляет пострадавшего на данную манипуляцию через 3-4 дня после травмы. Зачастую данный тип реабилитации ограничивается 10 процедурами. В ходе теплового воздействия улучшается циркуляция крови, образовываются новые сосуды. Это благоприятствует уменьшению отечности, боли, воспаление постепенно уходит.
- Использование магнитных импульсов низкой частоты как средства воздействия на поврежденный участок. Продолжительность одного сеанса не превышает 30 минут, и в итоге достигается купирование болевых ощущений, уменьшение воспаления.
- Электрофорез кальция в зону повреждения. Это окажет положительный эффект на скорость заживления кости, мягких тканей. Кроме того, кальций улучшает защитные силы организма. Данную процедуру нужно повторять в течение минимум 10 дней.