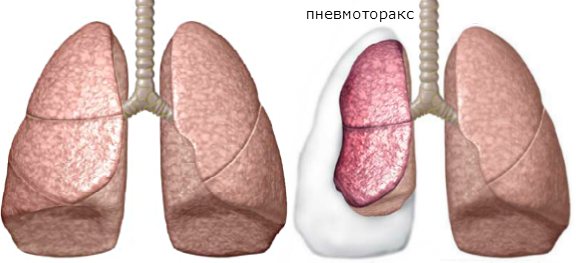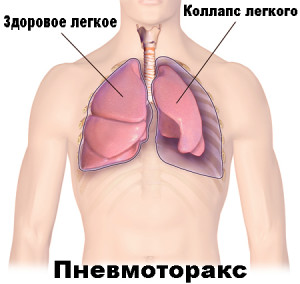
Пневмоторакс определяется как наличие воздуха или газа в плевральной полости, например, в пространстве между висцеральным и париетальным листами плевры, которое могут ухудшить оксигенацию и вентиляцию в легких. Клинические результаты зависят от степени коллапса легкого на стороне поражения. Если пневмоторакс является значительным, это может вызвать сдвиг средостения и компромисс гемодинамики стабильности. Воздух может попасть во внутриплевральное пространство через травму грудной клетки или со стороны легко, что наблюдается при некоторых сложных патологиях.
[obvodka]
- Причины развития пневмоторакса
- Как классифицируется заболевание в зависимости от ведущего фактора?
- Симптомы развития пневмоторакса
- Хирургическое лечение при скоплении газа в плевральной полости и возможные осложнения
Причины развития пневмоторакса
Спонтанный пневмоторакс делится на два типа:
- Первичный, который возникает в отсутствие уточненной болезни легких.
- Вторичный, развивающийся по причине какого-либо заболевания легких.
Причины первичного спонтанного пневмоторакса неизвестны, но установленные факторы риска включают мужской пол, курение и семейную историю пневмоторакса. Различные базовые механизмы обсуждаются ниже.
Вторичный спонтанный пневмоторакс возникает в условиях разнообразных заболеваний легких. Наиболее распространенным является хроническая обструктивная болезнь легких (ХОБЛ), на долю которой приходится около 70% случаев.
[plus title=’Известными заболеваниями легких, которые могут значительно увеличить риск пневмоторакса, являются:’]
- Заболевания дыхательных путей — ХОБЛ, особенно при эмфиземе легких и развитии полостей с воздухом, астматический статус, муковисцидоз.
- Инфекции легких — пневмоцистная пневмония, туберкулез, некротизирующая пневмония.
- Интерстициальные заболевания легких — саркоидоз, идиопатический легочный фиброз, гистиоцитоз, лимфангиолейомиоматоз.
- Заболевания соединительной ткани — ревматоидный артрит, болезнь Бехтерева, полимиозит и дерматомиозит, системная склеродермия, синдром Марфана и синдром Элерса-Данлоса.
- Онкологические заболевания — рак легких, саркомы с участием легких.
- Менструальной пневмоторакс, связанный с менструальным циклом и сопутствующим эндометриозом.[/plus]
У детей дополнительными причинами могут стать корь, эхинококкоз, проникновение в легкие инородного тела и другие заболевания, например, врожденные пороки развития кистозного аденоматоида и врожденная долевая эмфизема.
11,5% людей со спонтанным пневмотораксом имеют члена семьи, который ранее страдал этим заболеванием. Наследственными предрасполагающими патологиями могут стать:
- Синдром Марфана.
- Гомоцистинурия.
- Синдром Элерса-Данло.
- Дефицит альфа-1-антитрипсина, что приводит к эмфиземе.
- Синдром Берта-Хогга-Дубе.
В целом, эти условия вызывают и другие симптомы, кроме пневмоторакса, который чаще является лишь дополнительным признаком.
Травматический пневмоторакс может возникнуть вследствие тупой травмы или проникающего повреждения в стенке грудной клетки. Наиболее распространенным механизмом является проникновение острых костных обломков при переломах ребер, которые повреждают ткани легких. Травматический пневмоторакс может также наблюдается у пациентов, находившихся рядом со взрывом, хотя очевидной травмы грудной клетки может и не быть.
Медицинские процедуры, такие как вставка центрального венозного катетера в одну из вен грудной клетки или взятие образцов биопсии из тканей легких, также могут привести к пневмотораксу. Искусственная вентиляция легких с положительным давлением, либо механическая неинвазивная вентиляция способна привести к баротравмам, связанным с перепадом давления, что часто приводит к пневмотораксу.
Дайверы, которые используют для дыхания специальные системы, заплывая на большую глубину, часто повреждают свои легки и плевру. Водолазы часто страдают пневмотораксом в результате баротравмы от резкого подъема с глубины, либо при задержках дыхания на длительное время.
Как классифицируется заболевание в зависимости от ведущего фактора?
Спонтанный пневмоторакс обычно подробно исследуется в поиске подхода к лечению, которое варьируется от наблюдения до активного вмешательства. Первичный спонтанный пневмоторакс возникает вследствие отсутствия в основе заболевания легких и провоцирующих факторов в том числе. Иными словами, воздух поступает во внутриплевральное пространство без предварительной травматизации и без основной истории клинической формы болезни легких.
Тем не менее, многие пациенты, состояние которых обозначено как первичный пневмоторакс, часто страдают субклиническими заболеваниями легких, обуславливающими наличие плевральных пузырьков, которые могут быть обнаружены с помощью компьютерной томографии (КТ). Классический пациент при данной форме болезни, как правило, в возрасте 18-40 лет, высокий, худой, и, зачастую, является заядлым курильщиком.
Вторичный спонтанный пневмоторакс возникает у пациентов с широким спектром заболеваний паренхимы легких. Больные имеют основную легочную патологию, которая изменяет нормальную структуру легких. Воздух поступает в плевральную полость через растянутые или поврежденные альвеолы. Клиническая картина этих пациентов может включать в себя более серьезные симптомы и осложнения из-за сопутствующих заболеваний.
Ятрогенный пневмоторакс является, по сути, травматическим, поскольку появляется вследствие повреждения плевры и является вторичными по отношению к диагностической или лечебной процедуре. Полвека назад ятрогенный пневмоторакс был преимущественно результатом преднамеренного введения воздуха в плевральную полость для лечения туберкулеза.
Травматический пневмоторакс от тупой травмы или проникающего ранения возникает в результате нарушения париетального или висцерального листа плевры. Шаги терапии для травматического пневмоторакса схожи в таковыми при лечении болезни, возникшей в результате нетравматических причин. Если травма обуславливает сообщение плевральной полости с внешней средой или приводит к гемодинамическим нарушениям, выполняется дренирование плевральной полости с целью удаления воздуха, что позволяют легким раскрыться.
Существует подмножество травматических разновидностей пневмоторакса, классифицируемых как нетипичные — они не могут быть видны на рентгенограмме, но их можно различить на КТ. Словом, патологически процессы пневмоторакса можно наблюдать и лечить, если они проявляются симптоматически.
Напряженный пневмоторакс
Данный вид пневмоторакса является опасным для жизни состоянием, которое развивается, если воздух находится в ловушке в плевральной полости при положительном давлении. Воздушные массы вытесняют средостенные структуры и наносят ущерб сердечной функции. Спасение жизни пациента возможно только в современном отделении интенсивной терапии. Так как напряженный пневмоторакс возникает нечасто и имеет потенциально разрушительные результаты, высокий индекс подозрительности, знания основных чрезвычайных грудных декомпрессионных процедур важны для всех медицинских работников. Немедленная декомпрессия грудной клетки является обязательной при подозрении на напряженный пневмоторакс. Ситуация требует безотлагательного рентгенографического подтверждения.
Пневмомедиастинум
Пневмомедиастинум представляет наличие газа в тканях средостения, появляется там спонтанно, после медицинской процедуры или травматизма. Пневмоторакс может возникать вторично вследствие пневмомедиастинума.
Симптомы развития пневмоторакса
Симптомы пневмоторакс варьируются в зависимости от его типа.
Спонтанный и ятрогенный пневмоторакс
Пока воздушный пузырь не разрывается и не вызывает пневмоторакс, никаких клинических признаков или симптомов не присутствует при спонтанном пневмотораксе. Молодые и не страдающие другими болезнями пациенты могут терпеть основные физиологические последствия снижения жизненной емкости легких и дефицит парциального давления кислорода достаточно сносно, с минимальными изменениями в качестве жизни. Однако, если присутствует основная болезнь легких, то пневмоторакс на этом фоне может иметь респираторный дистресс.
Классическими признаками пневмоторакса являются развитие острых болей в груди и одышка. Как правило, оба симптома присутствуют у 64-85% пациентов. Боль в груди, описываемая как тяжелая и колющая, часто иррадиирует в ипсилатеральную часть плеча и усиливается на вдохе. При вторичном пневмотораксе боль в груди будет проявляться с более выраженными клиническими симптомами.
Одышка характеризуется, как правило, внезапным началом и более тяжело проявляется при вторичном спонтанном пневмотораксе из-за снижения дыхательного резерва легких. Тревога, кашель и неспецифические симптомы, например, общее недомогание и усталость, наблюдаются реже. Наиболее распространенной основной аномалией при спонтанном пневмотораксе является хроническая обструктивная болезнь легких (ХОБЛ) и кистозный фиброз.
Спонтанный пневмоторакс обычно развивается в состоянии покоя. По определению, эта разновидность болезни не связана с травмой или стрессом. Симптомы ятрогенного пневмоторакса аналогичны спонтанному и зависят от возраста пациента, наличия сопутствующих заболеваний легких и от степени пневмоторакса.
История предыдущего пневмоторакса крайне важна, так как рецидив является обычным явлением, с частотой 15-40%. До 15% рецидивов могут возникать на противоположной стороне. Вторичный пневмоторакс зачастую более вероятен и повторяется при кистозном фиброзе в 68-90% случаев. Ни в одном исследовании не выявлено, что число или размер пузырьков, найденных в легких, могут быть использованы для прогнозирования рецидива.
Напряженный пневмоторакс
Признаки и симптомы напряженного пневмоторакса, как правило, более впечатляющие, чем при простой форме, а корректная клиническая интерпретация имеет решающее значение для диагностики и лечения. Напряженный пневмоторакс классически характеризуется гипотонией и гипоксией. При осмотре звуки дыхания отсутствуют, наблюдается отклонение трахеи от пораженной стороны. Грудная клетка может быть раздута, набухание яремной вены и тахикардия являются частыми симптомами.
[minus title=’Симптомы напряженного пневмоторакса могут включать:’]
- Боль в груди (у 90% пациентов).
- Одышку (80%).
- Беспокойство.
- Усталость.
- Острую или тупую боль в эпигастрии (редко).[/minus]
Менструальной пневмоторакс
Женщины в возрасте 30-40 лет, которые обращаются за помощью с характерной симптоматикой правого пневмоторакса в течение 48 часов после начала менструации, дают повод подозревать менструальный пневмоторакс.
Пневмомедиастинума
Пневмомедиастинум необходимо дифференцировать от спонтанного пневмоторакса. Пациенты могут иметь или не иметь симптомов, так как данная разновидность легко переносится, хотя смертность в случае разрыва пищевода очень высока. Это, как правило, происходит, когда внутригрудное давление значительно повышается, например, при обострении бронхиальной астмы, кашля, рвоты, родов, судорог. У многих пациентов, страдающих пневмомедиастинумом, разрыв пищевода возможен в результате эндоскопии.
Другие симптомы могут включать в себя боль за грудиной, как правило, с иррадиацией в шею, спину, плечи, усугубляющиеся при глубоком вдохе, кашле или положении на спине. Кроме того, часто встречаются одышка, боли в области шеи или челюсти, дисфагия, дисфония и боли в животе. Травматизм средостения, хотя присутствует у 6% больных, не дает серьезные его повреждения.
Клинические признаки пневмоторакса могут варьироваться от абсолютно бессимптомной формы до угрожающих жизни дыхательной недостаточности. Симптомы могут включать:
- Потоотделение.
- Шинирование стенки грудной клетки с целью облегчения болевых ощущений.
- Цианоз (в случае напряженного пневмоторакса).
Пострадавшие пациенты могут также иметь изменения психического состояния, включая снижение бдительности и редко потерю сознания.
Респираторные симптомы могут включать в себя следующее:
- Дыхательная недостаточность считается универсальным признаком. Возможна остановка дыхания.
- Тахипноэ или брадипноэ как претерминальное явление.
- Асимметричное расширение легких: смещение средостения и трахеи к противоположной стороне может произойти с большой вероятностью при напряженном пневмотораксе.
- Поверхностное дыхание.
- Звуки дыхания в легких слышны только в непораженной половине грудной клетки.
- Гиперсоннанс при перкуссии: редкий симптом, который может отсутствовать даже на поздней стадии заболевания.
- Снижение тактильной чувствительности.
- Патологические шумы в легких — влажные хрипы, одышка.
Сердечно-сосудистые показатели могут проявляться следующим образом:
- Тахикардия встречается наиболее часто. Если ЧСС быстрее, чем 135 ударов в минуту, это может свидетельствовать о напряженном пневмотораксе.
- Парадоксальный пульс.
- Гипотензию следует рассматривать как неспецифический симптом, хотя, как правило, она считается ключевым признаком напряженного пневмоторакса.
- Набухание яремных вен.
Хирургическое лечение при скоплении газа в плевральной полости и возможные осложнения
Лекарства могут быть необходимы для лечения легочного расстройства, которое вызывает пневмоторакс. Например, внутривенное введение антибиотиков включено в терапию пневмоторакса, при наличии осложнения в виде стафилококковой пневмонии. Кроме того, исследования показывают, что введение антибиотиков с профилактической целью в период вставки грудной трубки может уменьшить частоту осложнений, таких как эмфизема.
Очевидно, что использование анальгетиков может обеспечить комфорт пациента до тех пор, пока дренирование плевральной полости трубкой не будет исключено. Некоторые авторы выступают за использование блокировки межреберных нервов для повышения комфорта пациента и снижении потребности в наркотических анальгетиках.
У пациентов с повторным пневмотораксом, которые не являются кандидатами на хирургическое вмешательство, склеротерапия с тальком или доксициклином может быть весьма актуальной.
На принятие решения о наблюдении или лечении с немедленным вмешательством, влияет оценка риска в соотношении помощи пациенту и вероятности возможного спонтанного разрешения или рецидива.
[plus title=’Ниже приведено возможное поведение специалиста в зависимости от состояния больного с пневмотораксом:’]
- Бессимптомное течение — решение о лечении руководствуется оценкой долгосрочного риска рецидива.
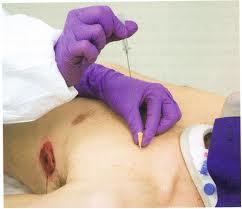
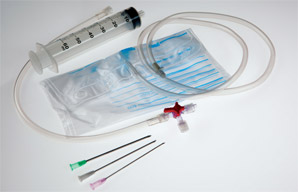
- Симптоматика присутствует, но течение клинически стабильное — простая аспирация и отсроченная госпитализация при спонтанном пневмотораксе, если пациент стабилен. Кроме того, рекомендуется небольшой катетер или грудная трубка для отвода воздуха.
- Сложное течение с характерной симптоматикой, в том числе и болевыми ощущениями — установка грудной трубки и наблюдение в условиях госпитализации.
- Течение, угрожающее жизни — пневмоторакс, вызывающий нестабильность гемодинамики является опасным для жизни, что требует немедленной установки дренажной трубки.[/plus]
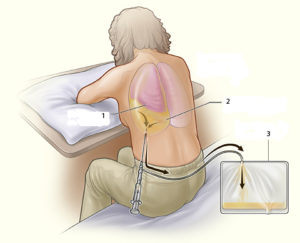
Если пациент имел повторные эпизоды пневмоторакса, или если легкое остается нераскрытым через 5 дней после установки дренажной трубки, может быть необходимо оперативное лечение. Хирург может использовать варианты лечения, такие как торакоскопия, электрокоагуляция, лазерная обработка, резекция пузырьков или открытую торакотомии.
Другие признаки, требующие немедленного хирургического вмешательства:
- Стойкая утечка воздуха в плевру дольше, чем 7 дней.
- Периодические проявления ипсилатерального пневмоторакса.
- Контралатеральный пневмоторакс.
- Двусторонний пневмоторакс.
- Пациенты с синдромом приобретенного иммунодефицита.
Ошибочный диагноз является наиболее распространенным осложнением. Простой пневмоторакс может перейти в напряженный. Кроме того, если пневмоторакса не существует, у больного он может развиться после декомпрессии иглой инструмента. Игла может повредить легкое, хотя это происходит достаточно редко. И это может вызвать значительное повреждение легких или гемоторакс. Если игла изначально находится слишком медиально к грудине, инструмент может привести к гемотораксу от разрывая нижнего набора межреберных сосудов или внутренней грудной артерии.
Повреждение межреберного сосудисто-нервного пучка и паренхимы легких может возникнуть после дренирования плевральной полости трубкой, особенно если применяется троакары. Коме того, повышенный риск послеоперационного кровотечения обусловлен процессом трансплантации легких в целях медицинского плевродеза и хирургии.
Осложнения пневмоторакса включают следующие:
- Гипоксемическая дыхательная недостаточность.
- Остановка дыхания или сердечной деятельности.
- Гемопневмоторакс.
- Бронхолегочные свищи.
- Отек легких.
- Эмпиема.
- Пневмомедиастинум.
- Пневмоперикардиум.
- Пневмоперитонеум.
- Пиопневмоторакс.
Осложнения хирургических процедур включают:
- Острый респираторный дистресс.
- Заражение плевральной полости.
- Кожная или системная инфекция.
- Стойкая утечка воздуха.
- Отек легких.
- Боль в месте введения трубки в грудную полость.