Ретинопатия недоношенных (синонимы: синдром Терри, ретролентальная фиброплазия) — часто встречаемая патология зрения у преждевременно родившихся младенцев, вызванная неорганизованной зрелостью кровеносных сосудов сетчатки, которая чревата образованием рубцов и очагов ее отслоения. Различают несколько стадий ретинопатии, последняя из которых вызывает серьезные нарушения зрения, вплоть до его полного отсутствия на фоне полного отслоения сетчатки. Недостаточность развития легких у недоношенных младенцев и, как следствие, кислородная недостаточность, повышают риск развития и осложнения ретинопатии.
Содержание статьи:
Причины развития ретинопатии у недоношенных детей
Процесс построения капиллярных сетей глазного дна отличается серьезной потребностью в кислороде, поэтому его дефицит оказывает достаточное патологическое влияние на этот процесс.
В крайне редких случаях определяют генетическую зависимость проявления ретинопатии как симптоматики, связанной с геном NDP (Norrie Disease Protein), мутация которого вызывает сходные клинические признаки нарушений зрения. В этом случае нет практического смысла рассматривать патофизиологическую связь болезни с дефицитом кислорода в пренатальный период. Генетическая ретинопатия носит название «болезнь Норри».
Классификация ретинопатии у новорожденных детей по степени заболевания
В современной практике офтальмологии используется Международная классификация ретинопатий недоношенных — International Classification of Retinopathy of Prematurity (ICROP), основанная на стадиях развития патологических процессов сетчатки. Классификация не используется в изучении стадийности заболевания у взрослых пациентов вследствие патогенетических и этиологических различий.
Есть смысл подчеркнуть, что все стадии, упомянутые в классификации, носят последовательный характер. Причем патологический процесс активной ретинопатии может замедлить свое прогрессирование на любой из этих стадий.
Завершающим этапом заболевания может стать как полный регресс патологических изменений на фоне полного отсутствия нарушений зрения, так и образование рубцов на сетчатке, вызывающие некоторые нарушения зрительной функциональности или полную слепоту по причине деструктуризации сетчатки глаза.
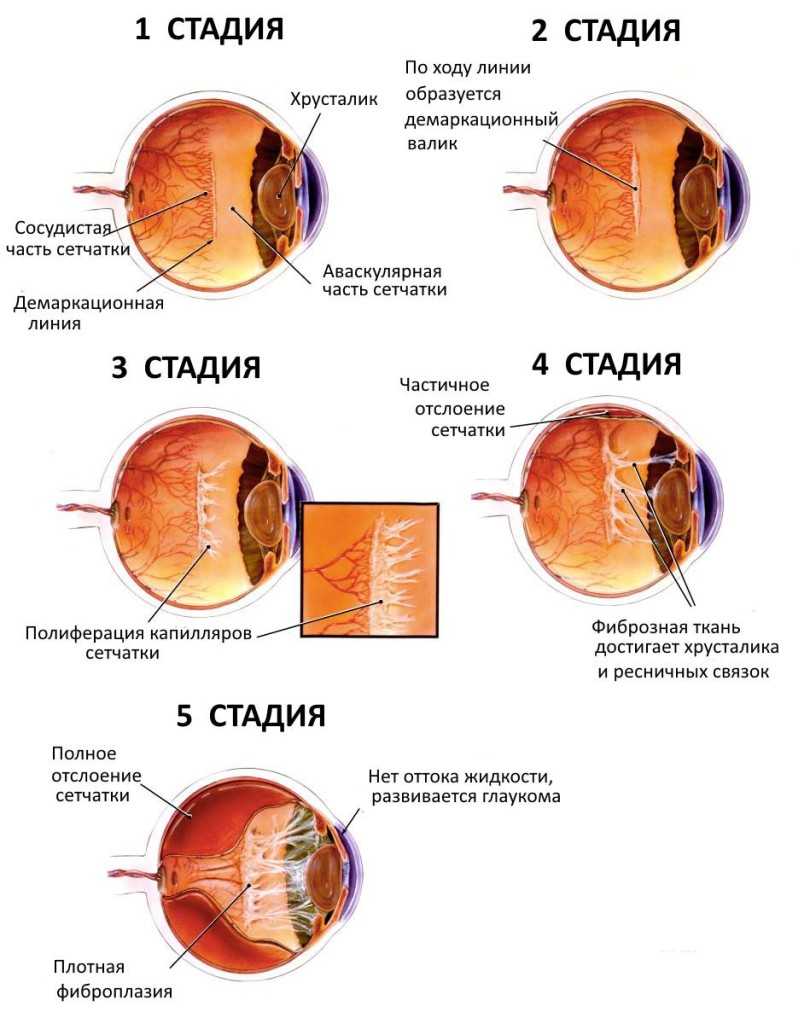
Международная классификация ретинопатий недоношенных включает следующие стадии:
- Первая стадия, характеризующаяся появлением демаркационной линии между сосудистой сетью сетчатки и ее аваскулярной плоскостью. Прогноз при первой стадии считается благоприятным, если в течение 38 недель патогенетическое развитие болезни не переходит в активную форму, тогда можно говорить о регрессе болезни и понизить число регулярных осмотров у окулиста до одного раза в неделю.
- Вторая стадия характеризуется образованием валика на протяжении упомянутой выше демаркационной линии, что является тревожным сигналом для специалистов.
- На третьей стадии появляются образования соединительной ткани по ходу валика и повышение плотности стекловидного тела с некоторым его помутнением. В дальнейшем происходит затягивание капилляров в массу стекловидного тела, что обуславливает натяжение сосудистого слоя и его деформацию. В этой стадии характерно образование рубцовых тканей на сетчатке.
- Четвертая стадия характеризуется началом активного отслоения сетчатки.
- Пятая стадия прогресса болезни, характеризующаяся полным отслоением сетчатки. У пациентов возникает полная двусторонняя слепота.
В некоторых случаях патогенез заболевания выходит за рамки пятой стадии, обуславливая злокачественное течение болезни, так называемые «плюс»-болезнь и злокачественная форма. В других случаях эти патологии возникают параллельно классической форме ретинопатии.
Для злокачественных форм характерен спонтанный прогресс, характеризующийся достаточной активностью прогрессирования и отсутствием стадийности. Отслоение сетчатки происходит без предварительного образования рубцовой соединительной ткани на фоне отечности стекловидного тела и массовых кровоизлияний в сети питающих сетчатку капилляров.
Читайте также: Лечение отслойки сетчатки — виды операций, прогноз для восстановления зрения
Клиническая картина заболевания
В зависимости от того, на какой стадии развития наступил регресс ретинопатии, различают характерные для этих стадий симптомы, характеризующие состояние глазного дна и качество зрения пациента.
- Периферия глазного дна практически без изменений, видны лишь некоторые следы биологически неправильного расположения кровеносных сосудов.
- В зависимости от плотности и площади разрастания рубцовой ткани, видны ее остатки, основание которых имеет характерный сглаженный вид с дистрофическим поражением кровеносных сосудов.
- В разной степени сложности обнаруживается некоторое смещений центральной плоскости сетчатки. Может наблюдаться деформация диска зрительного нерва.
- Смещение центрального отдела сетчатки выражено значительно с образованием характерных складок и наслоений. Также деформирован зрительный нерв.
- Наблюдается фатальное смещение и отслоение сетчатки, зачастую воронкообразной формы.
При первых двух стадиях прогноз на качество и остроту зрения благоприятный. Третья стадия и выше характеризуется серьезной дисфункцией зрения, вплоть до полного его отсутствия.
Методы диагностики ретинопатии у недоношенных детей
В связи с ростом рождаемости недоношенных деток в нашей стране ретинопатия получила довольно широкое распространение. Ретинопатию следует диагностировать в течение 3-4-недельного возраста.
 Минздравом Российской Федерации предопределены медицинские критерии, предписывающие обязательный осмотр ребенка офтальмологом в случае, если он родился ранее чем на 35-й неделе беременности и с весом менее 2 кг. При этом первоначальный осмотр обязательно должен проводиться в 4-х недельном возрасте, если роды произошли на сроке более 27 недель; или на 31-ю неделю гестации при сроке менее 27-й недели.
Минздравом Российской Федерации предопределены медицинские критерии, предписывающие обязательный осмотр ребенка офтальмологом в случае, если он родился ранее чем на 35-й неделе беременности и с весом менее 2 кг. При этом первоначальный осмотр обязательно должен проводиться в 4-х недельном возрасте, если роды произошли на сроке более 27 недель; или на 31-ю неделю гестации при сроке менее 27-й недели.
Кроме того, к группе риска проявления ретинопатии у недоношенных относят детей с массой тела менее 2,5 кг или перенесших тяжелые воздействия во время родов в случае, если была применена реанимационная помощь матери или ребенку.
- После первичного выявления признаков ретинопатии, дальнейшие исследования проводят не реже одного раза в две недели.
- При определении злокачественных течений болезни — не реже одного раза в три дня.
- При задней агрессивной форме ретинопатии и «плюс»-болезни — не реже одного раза в неделю.
К основным диагностическим мероприятиям при ретинопатии недоношенных относят:
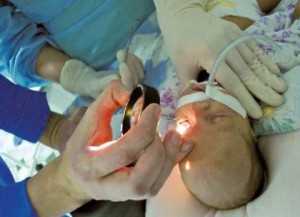
- бинокулярную непрямую офтальмоскопию с помощью классического налобного офтальмоскопа;
- цифровую ретиноскопию с морфометрией сосудов.
Дополнительным методом диагностики является УЗИ глаза, которое проводится в случае потери прозрачности стекловидного тела или крупных очаговых кровоизлияний на сетчатке, создающих помехи при использовании оптических методов.
В некоторых случаях, если потребуется уточнение патологического состояния в очагах отслоения сетчатки, могут быть использованы более точные современные методы электронно-цифровой диагностики: электроретинография и оптическая когерентная томография.
Кроме специальных офтальмологических исследований, обязательно проводятся консультации у педиатра, кардиолога и невропатолога. Это делается с целью исключения факультативных расстройств и патологий.
- Общий анализ крови, мочи.
- ЭКГ.
- Протромбиновый индекс.
- Микрореакция.
- Исследование на ВИЧ.
- Анализ на гепатиты В и С.
- Биохимический анализ крови.
- Бактериальное исследование мазка конъюнктивы.
- Микрореакция.
- Мазок из зева.
- Исследования кала и мочи.
- Флюорография.
Исследования глазного дна проводятся с обязательным применением средств, расширяющих зрачок и мягких пружинных векодержателей, чтобы исключить излишнее воздействие на глаз малыша. До наступления третьей (пороговой) стадии, которая, как правило, может наступить в возрасте 2-4 месяца, необходимо подтверждение регресса болезни. В противном случае, рекомендуется проведение хирургического вмешательства с целью сохранения качества зрения.
Лечение ретинопатии у детей
Терапия ретинопатии недоношенных напрямую зависит от стадии течения болезни. В первую очередь необходимо исключить злокачественные формы болезни, требующие немедленного радикального вмешательства.
При классической форме болезни применяют два основных направления
- Консервативная терапия, обуславливающая поддержание физиологической резистентности детского организма с помощью гормонов и витаминов. Как правило, такой подход сравнительно эффективен при первых двух стадиях заболевания. Как уже указывалось, необходим регулярный мониторинг развития патологических процессов в сетчатке.
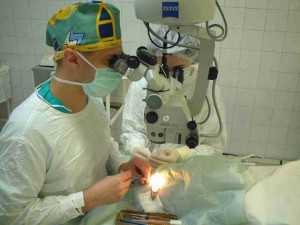
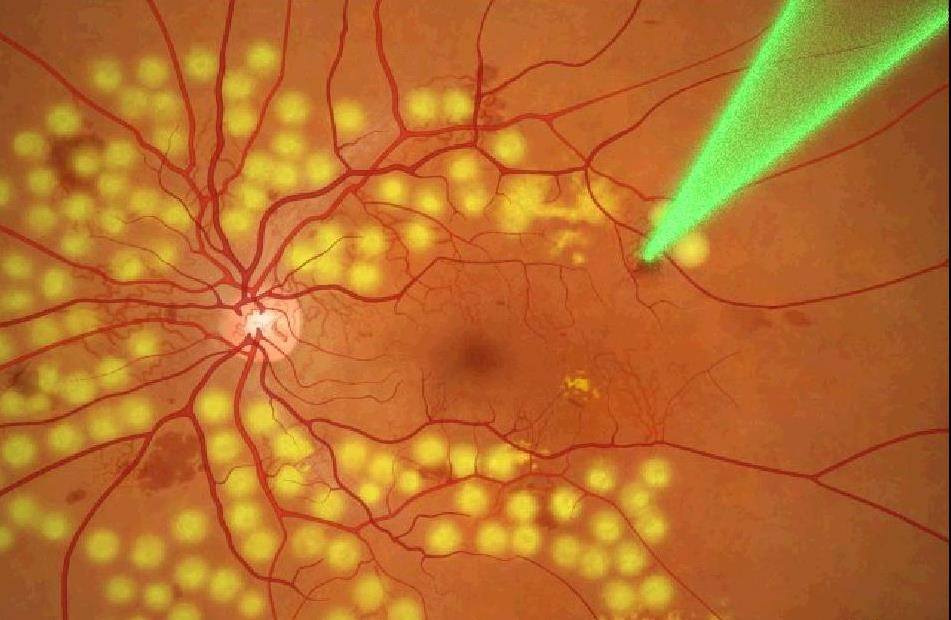
- Радикальное хирургическое лечение. Наиболее эффективный метод восстановления нормологических показателей анатомии и физиологии зрительного аппарата. В нашей стране чаще всего применяют лазерную или криогенную коагуляцию клетчатки. В особо запущенных случаях предполагается виртэктомия — восстановление сетчатки с предшествующим временным удалением стекловидного тела или организацией доступа к сетчатке через микропоры, диаметром не более 0,5 мм. Стоит отметить, что это хирургическое вмешательство требует высокой точности и профессионального подхода, исходя из чего, только крупные офтальмологические центры России могут обеспечить благоприятный прогноз после проведения этого вида операции.
Стоит отметить, что коагуляция сетчатки у недоношенных показывает эффективность 50-80% в случае проведения не позднее 3-х дней после начала развития пороговой стадии — в момент начала процессов стягивания слоя сетчатки в массу стекловидного тела. При обнаружении очаговых отслоений (четвертая стадия патологического процесса) рекомендовано использование витрэктомических методов.
При наступлении полного отслоения сетчатки (пятая стадия болезни) использование вышеуказанных методов нецелесообразно в силу органического повреждения пигментного эпителия и чувствительных образования — палочек и колбочек. В этом случае оперативная терапия проводится с целью сохранения глазного яблока, о сохранении зрения речь вести уже не приходится.
Отдаленные последствия ретинопатии у недоношенных и прогноз лечения
Подводя итог, отметим, что, несмотря на благоприятный прогноз после регресса болезни на первой и второй стадии, когда в 90% случаев сохраняется качество зрения, в более старшем возрасте могут наблюдаться различные дистрофические явления в анатомии зрительного аппарата. Причиной тому является формирование неполноценной сетчатки из-за ретинопатии в младенчестве. У таких детей повышается риск нарушения остроты зрения на фоне вторичных отслоений сетчатки. Кроме того, возможно проявление таких осложнений, как помутнение роговицы и вторичная глаукома.
Чтобы не допустить серьезных патологических изменений в последующие сроки после выздоровления, необходимо ежегодно посещать офтальмолога.