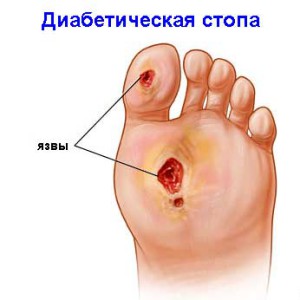
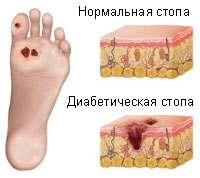
Сахарный диабет — сложное заболевание, характеризующееся многими изменениями в организме, в том числе и теми, которые приводят к органическим деструктивным изменениям. Одним из таких тяжелых последствий является синдром диабетической стопы, развивающийся на фоне нейропатии, ангиопатии и остеоартропатии. Под этими терминами понимаются патологические расстройства сосудистого питания тканей и возможными деструктивными изменениями в костях. Подобный комплекс приводит к разрушению кожных покровов и последующему проникновению гнойно-гнилостных микроорганизмов — развиваются трофические язвы, крайне сложно поддающиеся лечению.
Причины развития диабетической стопы у больных диабетом
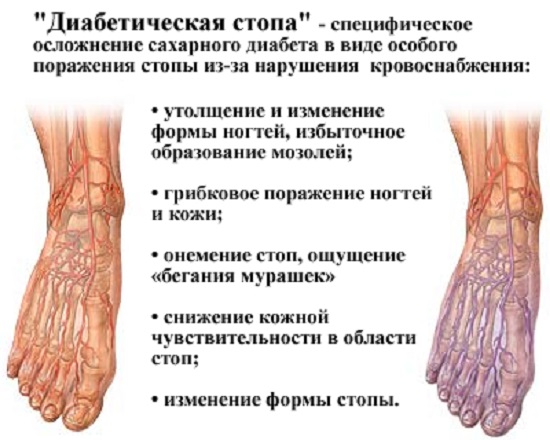
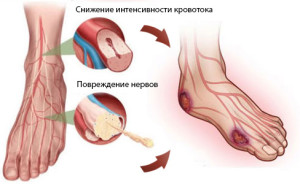
Сахарный диабет является заболеванием, которое в первую очередь влияет на кровообращение в капиллярах. Особенно это заметно в области нижних конечностей, когда патологические процессы ограничивают приток крови к поверхностным и глубжележащим тканям. Сдавливание неподходящей обувью или случайные травмы в дальнейшем компрометируют местное кровоснабжение на уровне микрососудов, предрасполагая развитие инфекционных процессов на коже, мягких тканях или костях.
В том числе, диабет ускоряет развитие расстройств в крупных кровеносных сосудах, которые проявляются клинически как осложнение атеросклероза или деструкции периферических сосудов. Этот феномен еще сильнее способствует развитию диабетической стопы.
Нарушение циркуляции в микрососудах нарушает миграцию белых клеток крови к области инфекции и ограничивает способность антибиотиков концентрироваться в очаге патологии. Это дополнительные факторы, осложняющие течение патологических процессов.
Микробиологические особенности диабетической стопы могут варьироваться, в зависимости от ткани, вовлеченной в процесс инфицирования. У пациентов с сахарным диабетом поверхностные кожные инфекции вызваны теми же возбудителями, что и у здоровых людей, а именно — стрептококками группы А и стафилококками. В исключительных эпидемиологических условиях возможно подключение таких бактерий как Pasteurella multocida, полученных, например, от укусов и царапин собак или кошек. Стрептококковый целлюлит группы В встречается редко у лиц, не страдающих сахарным диабетом, но он — не редкость у диабетиков.
Стоит отметить, что развитие стрептококковой инфекции может привести к инфекции мочеполовых путей и катетер-ассоциированной бактериурии в дополнение к целлюлиту, другим инфекциям на коже или мягких тканях, а также к хроническому остеомиелиту. Такие инфекции могут осложняться бактериемией.
Глубокие инфекции мягких тканей у больных сахарным диабетом могут быть связаны с газообразующими и грамотрицательными бациллами. Клинически эти инфекции появляются как некротический фасциит или миозит. Газовая гангрена нередка у лиц с сахарным диабетом.
Острый остеомиелит, как правило, возникает в результате травмы стопы у человека с диабетом. Распределение инфекции такое же, как у здоровых людей, страдающих простым остеомиелитом. При хроническом остеомиелите в состав микрофлоры включены:
- группы стрептококков;
- аэробные грамотрицательные бациллы;
- бактероиды;
- кишечная палочка;
- протей;
- клебсиелла.
Синегнойная палочка, как правило, не встречается при хроническом остеомиелите, хотя палочки часто культивируют из образцов, полученных из глубины трофических язв у больных сахарным диабетом. Эти микробы чаще всего находятся на поверхности ран, и не вызывают инфекции в костях.
Стадии и основные симптомы осложнения
- Нейропатическая форма обусловлена развитием органических деструктивных процессов в тканях по причине нарушения нервной регуляции. Является основной и первой стадией, после которой развиваются остальные формы.
- Нейроишемическая форма — имеющиеся расстройства осложняются подключением к патологическому процессу сосудистых расстройств.
- Остеоартропатическая форма — последняя стадия, когда в патологический процесс вовлекаются ткани костей и суставов.
Возможные осложнения диабетической стопы, которые встречаются наиболее часто.
- Хроническая ишемия на пораженной конечности.
- Прогрессирование язвенных образования с различной степенью глубины и токсичностью.
- Синдром Менкеберга.
- Патологические переломы, связанные с хрупкостью ослабленной костной ткани.
- Деформация костей и суставов стопы.
- Ампутация части или всей конечности в особо запущенных или не поддающихся лечению случаях.
Патогенез, методы диагностики и лечения диабетической стопы
Диабетическая стопа, как правило, принимает одну из нескольких форм.
- Целлюлит.
- Инфекция глубоких слоев кожи и мягких тканей.
- Острый остеомиелит.
- Хронический остеомиелит.
- Воспалительные процессы в сухожильных тканях, иногда с признаками лимфангита.
- Лимфангит предполагает групповую стрептококковую инфекцию.
- Инфекционные очаги золотистого стафилококка, сочетанные со стрептококками группы А.
Характеристики поражения глубоких тканей
- Болезненные уплотнения под кожей на конечностях, которые позже открываются в виде язв.
- Отделяемого из раны, как правило, нет.
- В случае смешанных инфекций с включением анаэробных бактерий возможен своеобразный звук в очаге поражения.
- Экстремальная боль или повышение чувствительности могут указывать на развитие клостридийной инфекции — газовой гангрены.
Стоит отметить, что глубокие, проникающие язвы в сочетании с хроническим остеомиелитом, как правило, чаще располагаются между пальцами или на подошвенной поверхности стопы. Срединные области лодыжек, голени или пяточные поверхности обычно не поражаются.
Объективные исследования и лабораторная диагностика показывают следующие результаты.
При целлюлите
- Гемоглобин и СОЭ слегка или умеренно повышены, что не является доказательством развития диабетического патологического процесса.
- Результаты посева крови, как правило, отрицательные либо указывают на присутствие стрептококков группы А или В.
При инфекционных поражениях кожи и мягких тканей
- При наличии пузырей, лабораторное исследование их содержимого помогает определить видовой состав микроорганизмов.
- Результаты бактериологического посева на основе цельной крови пациента крови могут быть положительными.
- При подозрении на глубокую инфекцию мягких тканей простая рентгенография, компьютерная томография или магнитно-резонансная томография могут быть выполнены с целью обнаружения газов в глубоких тканях. Чрезмерное количество газа означает смешанную аэробно-анаэробную инфекцию, что позволяет провести дифференциальную диагностику на газовую гангрену — клостридийный мионекроз.
При остром остеомиелите
- Лейкоцитоз, СОЭ умеренно или сильно повышены.
- Результаты посева крови, как правило, отрицательные. Положительный результат чаще указывает на наличие золотистого стафилококка.
- Для вовлеченных в патологический процесс длинных костей могут быть актуальны простые рентгенографические данные, которые указывают на патологические отклонения уже на 10-14 день после начала активного прогрессирования в очаге. Кроме того, часто наблюдают отек мягких тканей и надкостницы.
- Результаты сканирования костей галлием или индием показывают положительные результаты.
При хроническом остеомиелите
- Лейкоформула часто в пределах норм. СОЭ, как правило, очень повышен и может быть более 100 мм/ч. Количество тромбоцитов также часто поднимается.
- Результаты посева крови на бактерии чаще отрицательные.
- Рентгенограмма показывает серьезные изменения на костях.
- Костная биопсия является предпочтительным способом идентификации возбудителя. Часто находят бактероид, кишечную палочку, протей и клебсиеллу.
- Целлюлит — антибиотикотерапия.
- Инфекции глубжележащих тканей обычно излечимы, но может потребоваться дополнительная хирургическая обработка раневых поверхностей.
- Острый остеомиелит — вероятность успешного лечения с помощью антибактериальной терапии, по существу, такая же, как у пациентов, не страдающих сахарным диабетом.
- Хронический остеомиелит — хирургическая обработка имеет важное значение в дополнение к антибиотикам. В некоторых случаях показана ампутация конечности выше уровня самого тяжелого патологического очага, если таковых несколько.
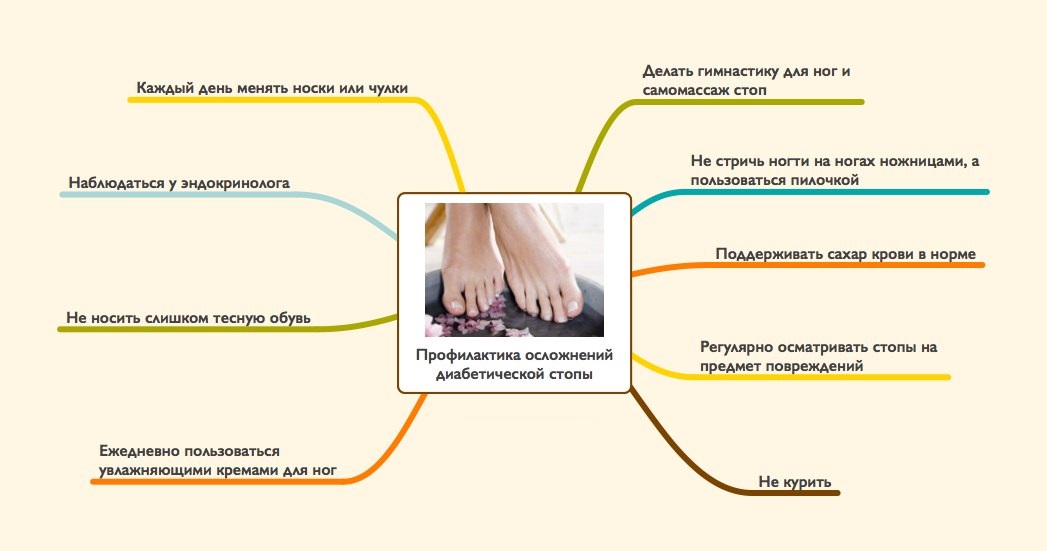
Как не допустить развития гангрены и ампутации при диабетической стопе?
Основной причиной развития гангренозных процессов является проникновение в очаг, незащищенный кожным покровом, патогенных микроорганизмов, основным представителем которых является клостридия. Пониженная резистентность тканей и сложности в лечении при диабетической стопе-, создают благоприятные условия для развития клостридиоза.
Наиболее эффективной мерой профилактики гангрены станет создание условий, препятствующих проникновению клостридий в диабетические язвы и под цельную кожу. В первом случае должны обеспечиваться полноценные асептические условия обработки язвенных очагов, а во втором пациент должен не допускать любых, даже самых незначительных повреждений на коже. В случае их появления необходимо как можно скорее провести их обработку дезинфицирующими веществами и продолжать этот процесс до полного заживления.
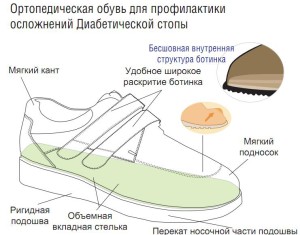
Кроме того, обувь должна быть удобной, не создавать мозолей и равномерно распределять вес тела по подошве конечностей, поэтому ношение каблуков при сахарном диабете противопоказано. Рекомендуется использовать различные смягчающие кремы для стоп с целью предупреждения трещин на кожных покровах. Температура воды во время принятия душа не должна превышать 40 градусов.