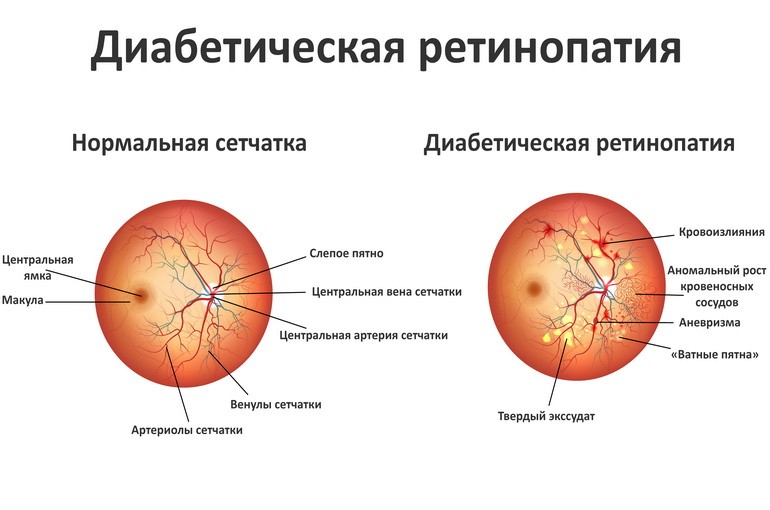
Сахарный диабет опасен не только сам по себе, но и множеством негативных последствий, к которым он может привести. Одним из наиболее распространенных его осложнений является диабетическая ретинопатия. Данная патология связана с разрушением сосудов сетчатки, что при отсутствии адекватного и своевременного лечения может привести к абсолютной слепоте.
Ранее ретинопатия зачастую диагностировалась у пациентов, пересекших 50-летний рубеж. В наши дни существует тенденция к ее «омоложению». Специалистов не удивляет наличие данной патологии у больных сахарных диабетом, чей возраст варьируется в пределах 25-28 лет.
Причины и механизм развития диабетической ретинопатии
Рассматриваемый недуг развивается на фоне нарушения структуры кровеносных сосудов клетчатки, что сопровождается:
- Усилением транспортного обмена.
- Появлением патологических новообразований в стенках сосудов.
- Образованием рубцовой ткани.
- Закупоркой просвета капилляров, что негативно сказывается на кровотоке.
Главной причиной развития указанной патологии является длительное течение сахарного диабета.
Ретинопатия новорожденных — причины и симптомы патологии
- Если человек болеет сахарным диабетом около 2 лет, существует 16-процентная вероятность развития у него диабетической ретинопатии.
- У пациентов с 5-летним «стажем» риск развития указанного глазного недуга составляет 27%
- Те, у кого сахарный диабет диагностируется свыше 10 лет, диабетическая ретинопатия выявляется в 50% случаев.
- Скачки артериального давления.
- Серьезные сбои в работе почек, что носят хронический характер.
- Переизбыток массы тела.
- Атеросклероз кровеносных сосудов.
- Табакокурение. Ежедневное выкуривание даже 1 сигареты может стать причиной появления диабетической ретинопатии.
- Начало лечебных мероприятий по поводу сахарного диабета на момент вынашивания ребенка.
- Гормональные сбои в процессе вступления в подростковый период.
- Наличие аналогичной болезни у ближайших родственников.
При возрастании количества сахара в кровеносных сосудах, снабжающих орган зрения, происходит постепенная их дегенерация.
Алгоритм процесса развития диабетической ретинопатии следующий:
- Кровь перестает циркулировать нормально, что сказывается на состоянии органа зрения: в ткани поступает ограниченное количество кислорода, белков, жиров, углеводов. Продукты жизнедеятельности из клеток сетчатки выводятся не в полной мере.
- Негативному воздействию подвергаются близлежащие с поврежденными сосудами ткани: они пропитываются кровью из пораженного участка.
- Происходит образование новых кровеносных сосудов. Это связанно с поиском крови новых путей продвижения по капиллярам, т.к. старый маршрут поврежден. Вновь образованные сосуды также подвергаются патологическим трансформациям, что, в свою очередь увеличивает объемы кровоизлияний и разрушений. Если в подобный процесс сетчатка вовлекается целиком, человек полностью теряет зрение.
- Разрушенные сосуды прорастают соединительной тканью.
Видео: Диабетическая ретинопатия
Первые признаки и симптомы повреждения глаз при диабете – как проявляется ретинопатия?
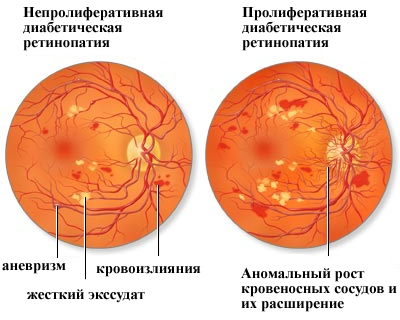
В своем развитии рассматриваемый недуг проходит три стадии:
1. Непролиферативная
Главным признаком начальной стадии диабетической ретинопатии является отек сетчатки. Указанное состояние может приводить к снижению зрительной функции.
Но зачастую погрешности настолько незначительные, что пациент не обращает на это внимание. В этом и заключается основное коварство данного заболевания: на том этапе, когда его можно полностью излечить, сохранив при этом зрение, оно практически никак не проявляет себя.
2. Препролиферативная
Дегенеративные явления выходят за пределы сетчатки и затрагивают вены: их диаметр увеличивается. Частые кровоизлияния являются нормой.
Кроме того, характерный момент – появление ватообразных зон, которые, по своей сути – инфарктные очаги сетчатки.
На данном этапе лечебные мероприятия могут помочь остановить разрушительный процесс, однако восстановить поврежденные участки не получиться. Это означает, что потерянное зрение невозможно будет возобновить.
Симптоматика препролиферативной стадии:
- Жалобы на размытость объектов, находящихся вблизи пациента. С предметами, которые находятся на определенной дистанции трудностей не возникает.
- Ухудшение зрительных способностей.
- Проблемы, связанные с чтением вблизи, либо с написанием текста.
3. Пролиферативная
В результате накопления кровяных сгустков в стекловидном теле пациент жалуется на образование т.н. черных пятен перед глазами, что заставляет его часто тереть веки или моргать. Более четко эти пятна можно проследить, посмотрев на источник света.
Нехирургические и хирургические методы лечения диабетической ретинопатии – показания к операции
Лечебные мероприятия подбираются эндокринологом и офтальмологом с учетом стадии рассматриваемого недуга:
На начальной стадии заболевания проводится постоянный контроль над количеством глюкозурии и гликемии в крови. Доктор может назначить ангиопротекторы, антиагреганты, гипотензивные препараты.
Макулярный отек сетчатки устраняют посредством введения стероидов в стекловидное тело глазного яблока.
На второй стадии развития диабетической ретинопатии медикаментозная терапия дополняется лазерной фотокоагуляцией. К указанной манипуляции прибегают с целью прекращения разрастания сосудов. С помощью лазера оперирующий прижигает «лишние» сосуды, что благоприятствует сворачиванию крови и остановке дегенеративных явлений.
Данная процедура дает возможность устранить отечность и расслоение сетчатки.
При применении лазерной фотокоагуляции на пролиферативной стадии в 50% удается приостановить разрушение сетчатки.
На третьей стадии могут применяться следующие методы лечения:
- Лазерная коагуляция.
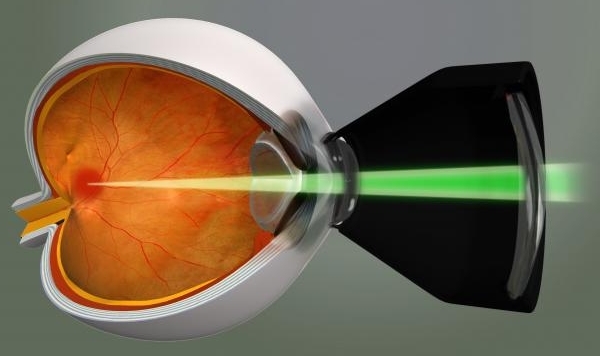
- Холодовое воздействие на поврежденные зоны сетчатки – криоретинопексия. Применяется в тех случаях, если общая картина дополнена помутнением оптических сред глазного яблока.
- Полная либо частичная ликвидация стекловидного тела, что требует применения общего наркоза – витрэктомия. Указанный вид хирургического вмешательства назначается при следующих состояниях:
— Наличие фиброзных компонентов в области стекловидного тела.
— Образование сгустков в стекловидном теле на фоне кровоизлияния. К витрэктомии прибегают, если использование иных методов лечения в течение 6 месяцев оказалось неэффективным.
— Значительное ухудшение зрения, что спровоцировано большим количеством кровяных сгустков на участках стекловидного тела.
Рацион питания необходимо согласовывать с соответствующим доктором, но основные рекомендации сводятся к следующим:
- Минимизация жировой пищи в ежедневном меню.
- Полное исключение углеводов, которые легко усваиваются. В первую очередь это касается сахара, молочного шоколада, джема.
- Частое употребление продуктов, в которых есть липотропные компоненты. Наиболее яркими примерами являются морепродукты, свежие фрукты, овсяная каша, творог, а также овощи.
Помимо препаратов-представителей группы В, которые обеспечивают укрепление стенок кровеносных сосудов, полезными являются витамины С, Р и Е.
Профилактика диабетической ретинопатии и других заболеваний глаз при диабете – рекомендации пациентам
Профилактика рассматриваемого недуга, а также иных осложнений сахарного диабета, нацелена на контроль над течением основного заболевания.
- Своевременно принимать сахароснижающие препараты. Главным образом это касается инсулина.
- Придерживаться назначенной эндокринологом диеты.
- Отказаться от табакокурения и других вредных привычек: употребления сладкой, жирной пищи, алкогольных напитков и т.д.
- Регулярно сдавать кровь и мочу на сахар.
- Ежегодно проходить полное инструментальное обследования у офтальмолога.
- Контролировать показатели артериального давления.