Блефарит – общее название группы офтальмологических заболеваний, характеризующихся воспалительными изменениями в реснитчатой части век.
Виды и классификация блефарита век
Лечение блефарита зависит, прежде всего, от вида заболевания, а также от тяжести каждого случая.
Чаще всего блефарит бывает двусторонним: вслед за воспалением век одного глаза, возникает воспаление и в другом.
Несколько реже встречаются односторонние блефариты.
Как правило, заболевание развивается остро и продолжается не более одной недели. Но встречаются и затяжные, хронические воспалительные процессы, продолжающиеся, с некоторым затуханием, месяцами.
По этиологическим факторам различают инфекционные (вирусные, бактериальные и паразитарные) и неинфекционные блефариты. Неинфекционные блефариты могут возникать как проявление имеющихся кожных и системных заболеваний, аллергического и токсического генеза.
По анатомическому расположению воспалительного процесса различают следующие блефариты:
- Угловой (ангулярный). Процесс локализован во внутреннем или наружном уголках глаза.
- Передний краевой. Изменения касаются линии расположения волосяных фолликулов ресниц.
- Задний краевой. Поражаются глубокие отделы век, на уровне расположения мейбомиевых желез, отвечающих за выделение жидкости, не позволяющей глазу высыхать.
По клиническим проявлениям разделяют:
- Угловой (ангулярный). Процесс локализован во внутреннем или наружном уголках глаза.
- Передний краевой. Изменения касаются линии расположения волосяных фолликулов ресниц.
- Задний краевой. Поражаются глубокие отделы век, на уровне расположения мейбомиевых желез, отвечающих за выделение жидкости, не позволяющей глазу высыхать.
В настоящее время выделяют:
- Чешуйчатый (простой) блефарит. Протекает с покраснением края век и отёком. Окружающий ресницы эпителий слущен и плотно прилежит к основанию волос.
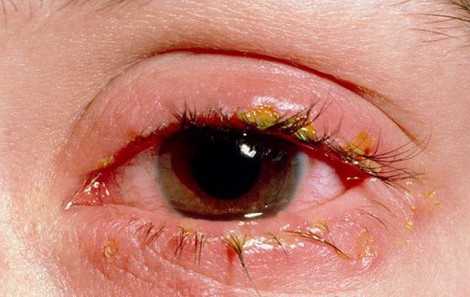
- Язвенный блефарит. При нём воспаление локализуется главным образом в волосяных луковицах с образованием между ними изъязвлений. Наиболее часто эта форма связана с хроническим стафилококковым поражением. Болезнь имеет продолжительное течение, с образованием на месте язв рубцов. Это, среди прочего, влечёт за собой полное выпадение ресниц или неправильный их рост в последующем.
- Себорейный блефарит. Возникает при уже имеющемся себорейном дерматите с локализацией основного процесса в волосистой части головы, в том числе и в области бровей. Относительно лёгкая форма заболевания. В некоторых случаях, судить о наличии блефарита можно только по постоянно появляющимся мелким тонким чешуйкам серого цвета у края век с лёгким сальным видом. Удаление чешуек не несёт под собой образование язв. Кожа под чешуйками может быть слегка красной.
- Мейбомиевый блефарит. Проявляется уплотнением края века с чётким контуром желез на фоне гиперемии кожи и слизистой. Одним из характерных в таких случаях признаков становится выделение белесоватого пенистого отделимого при сдавливании края век между пальцами.
- Розацеа блефарит. При нём в коже век образуются маленькие узелки серо-розового цвета. В этих узлах определяются пузырьки, заполненные мутной жидкостью или воздухом. Заболевание сопровождается угревидными высыпаниями кожи лица.
- Демодекозный (клещевой) блефарит. Диагностируется при обнаружении клещей во время микроскопического исследования корней удалённых ресниц. Подозрение о нём может возникнуть при непрекращающихся ярких клинических проявлениях блефарита, несмотря на проводимое противовоспалительное лечение.
- Аллергический блефарит. Возникает как ответная реакция на повышенную чувствительность к нетоксическим для большинства людей веществам органического и неорганического происхождения. К ним могут относиться: лекарственные вещества, парфюмерные и косметические изделия, пыль, пух, пыльца и т.д.
Причины заболевания блефарит – кто в группе риска?
Блефарит – одно из самых распространенных офтальмологических заболеваний. Средний объём охвата населения этой болезнью составляет 30%. Пики заболеваемости в возрастном отношении приходятся на детский и средний (40-70 лет) возраст.
И это объясняется тем, что в первом случае иммунная система переживает период становления, в то время как во втором случае сказываются сбои в защите, обусловленные наличием многочисленных сопутствующих хронических заболеваний.
Выделяют группу риска с наличием общих причин, предрасполагающих к блефариту:
- Сахарный диабет.
- Хронические стоматологические заболевания (афтоз, кариес, пульпиты).
- Хронические заболевания желудочно-кишечного тракта (гастриты, энтероколиты, гельминтозы).
- Заболевания кожи и кожные проявления заболеваний внутренних органов.
- Первичный иммунодефицит (ВИЧ-инфекция).
- Вторичный иммунодефицит (больные, перенесшие тяжёлые инфекционные заболевания, операционные вмешательства и проходящие противоопухолевое терапевтическое лечение).
- Профессиональные химические вредности.
- Люди, склонные к аллергической реакции и имеющие заболевания с аллергическим происхождением.
Местные факторы риска возникновения блефарита:
- Профессионально обусловленные повышенные зрительные нагрузки.
- Наличие хронического конъюнктивита.
- Аномалии рефракции (дальнозоркость, астигматизм), которые по каким-либо причинам не откорректированы.
Признаки, симптомы блефарита глаз – как вовремя распознать заболевание и когда обращаться к врачу?
При различных вариантах клинического течения, выделяют ряд общих признаков, при наличии которых можно заподозрить наличие блефарита.
- Неприятные, вплоть до болевых, ощущения от яркого света. С развитием болезни, эти ощущения вызываются уже от менее ярких лучевых источников с формированием яркой психической реакции в виде светобоязни.
- Зуд и ощущение жжения в веках, которые вызывают желание вытереть их платком. Именно поэтому, при инфекционных видах блефарита за одним глазом, воспалением поражается и второй.
- Покраснение кожи век и полнокровие слизистой конъюктивы.
- Слезотечение, обусловленное раздражением слизистой оболочки век.
- Воспаление волосяных луковиц приводит к выделению гнойного содержимого, которое вызывает дополнительное раздражение и навязчивое желание почесать веки.
- Образование корочек, чешуек при высыхании отделимого.
Часто, после сна, больной не может открыть глаза за счёт склеивания выделений из верхнего и нижнего века.
При себорейном, аллергическом, токсическом и заднем (мейбомиевом) блефарите, гнойного отделимого может и не быть (до присоединения вторично занесённой инфекции). На первое место в этих случаях выходят жалобы на утомление глаз, затуманивание зрения, ощущение инородных тел (песок), возникающие при повышенной или обычной зрительной нагрузке.
Методы современной диагностики блефарита
Диагностика основана на сборе анамнеза и инструментального исследования:
- характерные для заболевания жалобы;
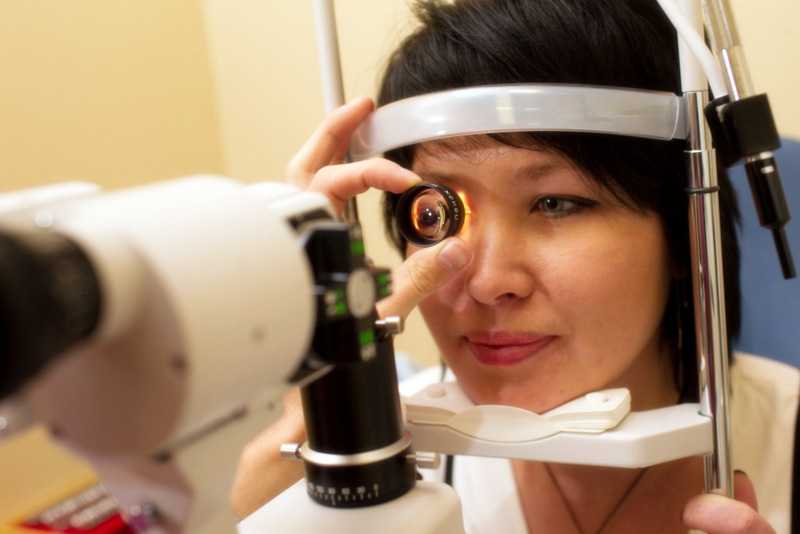
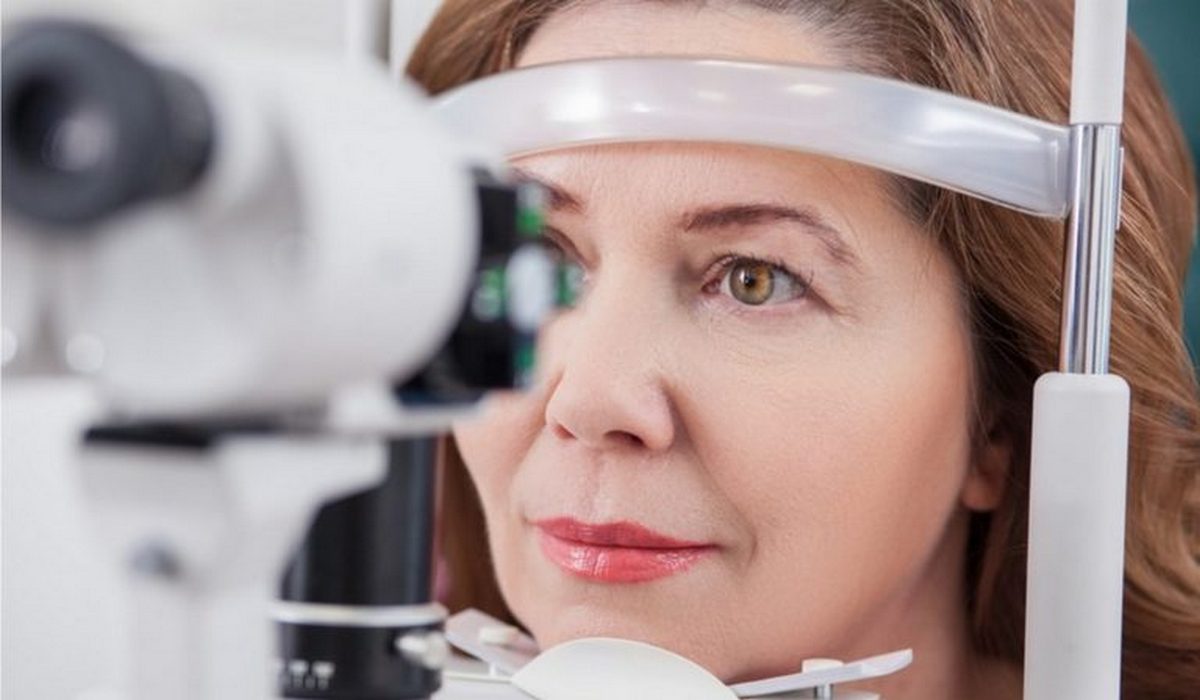
- осмотр глаз с помощью щелевой лампы (биомикроскопия);
- взятие мазка на бактериальный посев для определения вида возбудителя, вызвавшего воспаление. Это важно для назначения соответствующего антибиотика в случаях затяжного течения болезни;
- микроскопия корней ресниц для исключения клещевого поражения. Для этого удаляется не менее пяти волосков;
- в случаях, когда лечение не оказывает должного эффекта, возможно взятие биопсии кожи век на гистологическое исследование для исключения опухоли, маскирующейся под маской блефарита.
В дифференциальной диагностике блефарит следует отличать от других заболеваний век глаза — например, халязиона, ячменя.