На сегодняшний день не существует ни одного средства, способного навсегда избавить от указанного заболевания. Хирургическое вмешательство способно ослабить симптоматику болезни, заметно улучшив качество жизни пациентов. Однако здесь немаловажную роль играет возраст больного, общее состояние его здоровье, эффективность медикаментозной терапии. Кроме того, операция не отменяет прием лекарственных препаратов в последующем, — она лишь уменьшает их дозировку.
Показания для оперативного лечения паркинсонизма – есть ли противопоказания?
Существует множество различных нюансов, которые должны быть внимательно изучены командой специалистов перед принятием решения о проведении операции.
Хирургическое лечение рассматриваемого недуга актуально в следующих случаях:
- Медикаментозная терапия не дает ожидаемых результатов. Лекарства в минимальной степени устраняют симптоматику заболевания.
- Пациент настаивает на операции в силу страха потерять работу, которая предполагает постоянное общение с людьми.
- В связи с прогрессированием паркинсонизма доктор вынужден увеличить дозу лекарственных средств, что провоцирует появление непереносимости со стороны организма больного.
- Отмечается прогрессирующая утрата дееспособности, что делает пациента зависимым от близких людей/семьи.
Противопоказаний к проведению каких-либо хирургических манипуляций при указанном недуге существует немало:
- Возраст после 75 лет.
- Ярко-выраженная деменция. Операция лишь усугубит данную патологию.
- Онкозаболевания.
- Серьезные сбои в работе центральной нервной системы.
- Поражение зрительной системы, что спровоцировало частичную слепоту. Хирургическое лечение болезни Паркинсона может стать причиной полной утраты зрения.
- Сахарный диабет.
- Дефекты в функционировании внутренних органов, которые не удается устранить посредством консервативной терапии.
- Состояния, при которых может произойти кровоизлияние в мозг. К группе риска относят пациентов, которые:
- Лечатся при помощи антитромботических средств, и прекратить/приостановить терапию невозможно.
- Жалуются на неконтролируемую гипертонию.
- Имеют заболевания, связанные с нарушением свертываемости крови.
При каких ещё заболеваниях может быть дрожание рук?
Виды операций в лечении болезни Паркинсона – этапы, плюсы и минусы каждой
В рамках РФ для хирургического лечения рассматриваемой патологии на сегодняшний день практикуют две инвазивных методики:
1. Таламотомия
Суть манипуляции – в частичном разрушении структуры таламуса. Указанная составляющая головного мозга ответственна за передачу информации к органам чувств.
Это дает возможность уменьшить тремор. Однако здесь есть один нюанс: процедуру нужно осуществлять на какой-то одной стороне мозга, но — не с обеих сторон одновременно.
В противном случае могут иметь место следующие негативные последствия:
- Смазанность речи.
- Общая слабость.
- Ухудшение памяти.
2. Паллидотомия
Цель данной манипуляции – в частичной ликвидации посредством электрического тока связей между таламусом и частью мозга, которая провоцирует проявления симптоматики рассматриваемого недуга.
Благодаря модернизации средств визуализации, в ходе паллидотомии оперирующие могут более точно отслеживать нездоровые участки и воздействовать на них.
После операции большинство больных констатируют облегчение симптоматики; купирование (частичное/полное) непроизвольных движений, которые провоцирует определенная группа лекарственных препаратов.
Как и таламотомию, указанную операцию рекомендуется проводить на одном участке мозга, который противоположен конечностям, где тремор/скованность более выражены.
Возможные осложнения паллидотомии — те же, что и при таламотомии.
К малоинвазивным методам лечения паркинсонизма относят глубокую стимуляцию мозга
Указанная процедура нацелена на угнетение функций областей головного мозга, которые благоприятствует проявлению болезни. Основная роль здесь отведена импульсному генератору, который контролирует работу внедренных в таламус электродов.
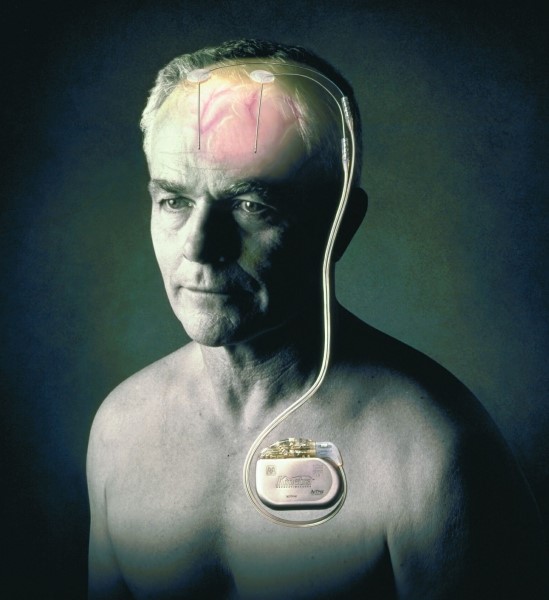
Подобные стимуляторы могут функционировать до 5 лет, после чего их необходимо менять.
Алгоритм выполнения операции:
- Определение участка, куда будут вводиться электроды. Здесь существует несколько способов:
- Проведение МРТ.
- Использование результатов компьютерной томографии.
- Применение карты электрической активности мозга путем исследования его электрических потенциалов. Подобная процедура осуществляется при помощи специальной медицинской техники.
- Помещение электродов в заранее обозначенные области мозга посредством стереотаксического прибора. Наружные концы внедренных инородных тел оставляют под кожей головы, после чего разрезы сшивают. Для проведения подобной процедуры нейрохирург использует местное обезболивание.
- Повторная госпитализация пациента (через 7 дней) для установки под общим наркозом импульсного генератора под кожу грудной клетки.
- Подключение генератора к постоянным электродам через 14-21 дней после предыдущей процедуры. На настройку всего этого процесса может уйти не одна неделя: доктор должен адекватно подобрать режим стимуляции. Параллельно назначаются медикаменты, которые будут благоприятствовать подавлению симптомов болезни Паркинсона.
Указанная операция имеет ряд преимуществ:
- При появлении множества побочных явлений (что случается крайне редко) стимулятор можно отключить в любое время. Сделать это может сам пациент: доктор по завершению настроек генератора вручает ему специальный пульт.
- Количество осложнений, по сравнению с инвазивными методами лечения паркинсонизма, значительно меньше. Ведь данная процедура направлена на стимуляцию тех или иных структур головного мозга, а не на их уничтожение.
- Для изменения параметров электростимуляции хирургическое вмешательство не требуется. Скорректировать работу импульсного генератора можно при помощи специальной техники.
- Данную манипуляцию можно проводить в двух частях мозга одновременно.
Недостатки у нейростимуляции, как и у любой другой хирургической процедуры, также имеются:
- Необходимость замены импульсного генератора каждые 3-5 лет.
- Высокая стоимость операции: не все больные могут позволить себе подобное лечение.
- Риск смещения электродов либо их поломки, что предполагает проведение повторной манипуляции.
Приблизительно у 2-3 пациентов из 100 нейростимуляция может спровоцировать следующие осложнения:
- Инфицирование операционного участка.
- Ухудшение памяти.
- Резкие перепады настроения, кардинальные изменения в поведении.
- Паралич.
- Судороги.

Ближние и дальние результаты операции при болезни Паркинсона
После проведения инвазивных хирургических операций по лечению болезни Паркинсона, врачи следили за состоянием здоровья больных.
На основе этих исследований были получены средние статистические данные касательно…
1. Ближайших результатов лечения:
- У 85% больных отмечались значительное уменьшение либо полное исчезновение мышечной слабости, тремора. Трудоспособность практически полностью восстанавливалась.
- В 10% случаев рассматриваемое хирургическое лечение не дало результатов.
- В остальных случаях (5%) состояние здоровья прооперированных ухудшилось: паркинсонизм начал активно прогрессировать.
2. Отдаленных результатов хирургического вмешательства:
- В 56% случаев отмечались кардинальные/умеренные улучшения.
- У 28% пациентов никаких изменений не произошло.
- Среди остальных пациентов (16%) наблюдались ухудшения.
Что касается нейростимуляции головного мозга, сразу после операции у 75% больных отмечались значительные улучшения: болезнь Паркинсона потихоньку отступала.
Согласно проведенным исследованиям, глубокая стимуляция головного мозга не способна помочь больным, у которых наблюдается постуральная неустойчивость.
Если говорить об отдаленных результатах, то ситуация здесь неоднозначна:
- Некоторые симптомы паркинсонизма (тремор, мышечная слабость) не проявляли себя даже через 5-10 лет после лечения.
- Сразу после установки электродов способность больных ставать со стула, держать равновесие при ходьбе улучшилась. Спустя 5 лет результативность стимуляции ухудшилась. По прошествии 10 лет пациентам стало сложнее подыматься со стула, держать осанку при передвижении, чем до внедрения электродов.
Прогноз при хирургическом лечении болезни Паркинсона – есть ли гарантия полного излечения?
На сегодняшний день причины возникновения, как и способы полного излечения рассматриваемого недуга медицине неизвестны.
- Те методы хирургического лечения, которые практикуются на сегодняшний день, способны ослабить симптоматику заболевания у 55% больных.
- В 35% случаев положительные изменения наблюдаются в определенный промежуток времени, после чего болезнь снова дает о себе знать.
- Остальным пациентам даже операция не приносит облегчения: патология продолжает прогрессировать.
Крайне редко хирургическое лечение паркинсонизма может быть чревато некоторыми осложнениями, которые были описаны выше. Чтобы минимизировать риск их появления, хирурги отказываются от проведения двусторонних деструкций подкорковых структур и предпочитают делать выбор в пользу глубокой стимуляции головного мозга.
В целом же, операционные способы лечения дают возможность многим пациентам улучшить качество жизни и восстановить трудоспособность.
Поиски рецепта избавления от болезни Паркинсона в настоящее время продолжаются. В рамках эксперимента больным проводят
трансплантацию эмбриональных клеток.
Однако пока не удалось получить достоверные положительные результаты.