Данную патологию многие специалисты называют не болезнью, а синдромом. Это связано с этиологией плеврита: зачастую он является осложнением инфекционных, онкологических болезней, либо же возникает вследствие травмирования грудной клетки.
Кашель и дискомфорт в области грудины могут служить признаком плеврита, игнорирование которого способно привести к развитию дыхательной недостаточности — и массе других осложнений.
Причины и факторы риска плеврита – механизм развития патологии
Согласно статистическим данным, указанная болезнь чаще диагностируется у мужской части населения. С одной стороны, такое явление объяснятся тем, что среди мужчин чаще, чем среди женщин, встречаются курильщики и любители спиртных напитков.
Кроме того, при наличии проблем со здоровьем, мужчины более неохотно обращаются за медицинской помощью, списывая все на те же сигареты, либо усталость на работе.
Указанная патология, как правило, не является изолированным недугом, а возникает на фоне иных болезней.
Видео: Плевриты и плевральный выпот
Весь комплекс причин, вызывающих плеврит, условно делят на две больших группы:
1. Инфекционные
Главными виновниками в подобных случаях выступают:
- Вирусы. В частности, сюда относят возбудителей гриппа, энтеровирусы и пр.
- Бактерии. Список возбудителей возглавляют стрептококки, пневмококки, хламидии, а также синегнойная палочка, протей и др.
- Микобактерия туберкулеза. Согласно статистическим данным у каждого пятого больного плевритом выявляют туберкулезную инфекцию.
- Грибковые инфекции: кандида, бластомикоз, кокцидиоидоз.
- Паразиты и простейшие.
- Возбудители бруцеллеза, сифилиса, сыпного/брюшного тифа, туляремии.
2. Асептические (неинфекционные)
К ним относят следующие патологические состояния:
- Онкозаболевание плевры — либо соседних органов. В последнем случае, болезнетворные микроорганизмы распространяются посредством метастазирования.
- Отмирание определенной секции легкого вследствие перекрытия просвета легочной артерии тромбом.
- Заболевания системного характера: васкулит, саркоидоз, ревматизм и пр.
- Инфаркт миокарда. В подобном случае плеврит является обострением.
- Острый панкреатит. Пищеварительные ферменты поджелудочной железы через диафрагму проникают к плевре и вызывают раздражение плевральных листков.
- Почечная недостаточность, при которой уремические токсины воздействуют на плевральные листы.
- Прием некоторых препаратов: противоэпилептических, противомикробных, гормональных средств.
- Лучевое излучение.
- Насыщение организма токсичными агентами, к которым, в первую очередь, относят пары ртути и аммиака.
- Воспалительные патологии верхних и нижних дыхательных путей: бронхит, ангина, пневмония и пр.
- Злоупотребление алкогольными напитками.
- Табакокурение.
- Язвенная болезнь органов пищеварительного тракта.
- Сахарный диабет.
- Регулярное пребывание в стрессовых ситуациях.
- Дефицит витаминов в организме.
- Переохлаждение.
- Период вынашивания ребенка.
Существует несколько механизмов проникновения инфекционных агентов в плевральную полость:
- Гематогенный. Вредоносные микроорганизмы из зараженного участка попадают в плевру через кровеносное русло.
- Лимфогенный. В этом случае разносчиком инфекции служит лимфа.
- Воздушно-капельный. Дегенеративные процессы в плевре развиваются при вдохе загрязненного воздуха.
- Прямой. Микроорганизмы проникают на поверхность плевры через поврежденную грудину, что случается при хирургических манипуляциях, ранениях, травмах.
Виды и степени тяжести плевритов в медицинской классификации
На сегодняшний день, наиболее популярной является следующая классификация плевритов:
1. В зависимости от природы воспалительных процессов:
- Сухой. В некоторых источниках его также именуют фибринозным. При указанном виде заболевания на стенках плевры откладывается фибрин, что провоцирует трение легких друг об друга, вызывая со стороны пациента жалобы на боль. Патологическая жидкость при этом практически отсутствует. Многие медики определяют сухой плеврит, как начальную стадию недуга, — в дальнейшем он трансформируется в экссудативный.
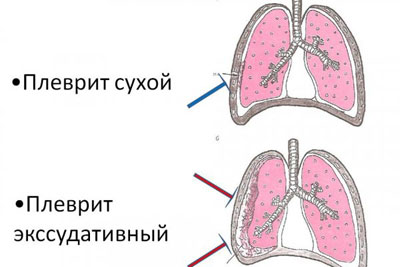
Сухой и экссудативный плевриты — разница в показателях перкуссии - Выпотной (экссудативный). Характеризуется обильным скоплением жидкости в легких, в ходе чего площадь поражения увеличивается, а также возрастает давление на близлежащие ткани и органы. С течением времени, в плевре образуются патологические карманы, в которых накапливаются гнойные массы. Подобное явление негативно отображается на объеме легких, что может привести к развитию дыхательной недостаточности.
2. Исходя из причинных факторов, плеврит может быть:
- Инфекционный, что, в свою очередь, подразделяется на бактериальный, паразитарный, грибковый, туберкулезный. В истории болезни пациента доктор может указывать более детальную информацию о виде плеврита, с учетом конкретного возбудителя болезни. К примеру, если рассматриваемый недуг был вызван стрептококком, диагностируют стрептококковый плеврит, кандидой – кандидозный плеврит и т.п.
- Асептический. Также делится на несколько подвидов: травматический, опухолевый, ферментативный и пр. Более детально описанные два вида плеврита были рассмотрены в предыдущем разделе.
- Идиопатический. Диагностируют в тех ситуациях, когда точную причину развития плеврита установить не удается.
3. По происхождению выделяют:
- Первичный плеврит. Возникает как самостоятельное заболевание.
- Вторичный плеврит. Является осложнением иных патологий.
4. В зависимости от распространенности воспалительного процесса:
- Тотальный/диффузный. Поражает всю поверхность плевры.
- Ограниченный/локальный. Дегенеративные процессы имеют место быть на ограниченном участке плевры: верхушке легких (верхушечный плеврит), между его долями (долевой плеврит), в диафрагмальной плевре (диафрагмальный плеврит), а также в районе между ребрами (костальный плеврит).
5. Исходя из степени вовлеченности легких в воспалительный процесс
Указанный недуг бывает односторонним и двусторонним. Последний вид плеврита, как правило, развивается на фоне запущенного туберкулеза.
Кроме того, указанная патология может быть право- и левосторонней.
Рассматриваемая болезнь проходит в своем развитии 3 стадии:
- I стадия – экссудация. На данном этапе происходит усиленное продуцирование патологической жидкости. Подобное явление – ответ организма на проникновение инфекционных агентов в плевральную полость. Однако благодаря лимфосистеме такая жидкость не успевает скапливаться в плевре.
- II стадия – образование экссудата. Характеризуется образованием карманов, где в дальнейшем постоянно накапливаются гнойные массы. Это способствует развитию обширного воспалительного процесса, что распространяется на соседние ткани.
- III стадия – хронизация/выздоровление. Зависит от исхода рассматриваемого недуга. При его трансформации в хроническую форму возможно полное прорастание плевры фиброзными волокнами.
Видео: Плеврит. Что делать, если дышать больно?
Признаки и симптомы развития плеврита с самых первых стадий и до явной клинической картины
В зависимости от степени выраженности симптоматической картины, различают 3 формы плеврита:
- Острая. В среднем длится 2-4 недели. Проявления недуга при этом нарастают и усиливаются. Болевые ощущения присутствуют постоянно.
- Подострая. Симптомы умеренные, и дают о себе знать на протяжении 1-6 месяцев. Осложнений при данной форме заболевания не бывает.
- Хроническая. Диагностируется при продолжительном течение болезни: более 6 месяцев. Симптоматика в этом случае выражена слабо, однако бывают периоды обострения.
Клиническая картина рассматриваемого недуга будет определяться характером и локализацией воспалительных процессов.
Сухой плеврит можно распознать по следующим жалобам:
- Болевые ощущения в области грудины, что усиливаются при резких движениях, кашле, чихании. С целью купирования боли пациент ложится на тот бок, в котором присутствует дискомфорт. При диафрагмальном плеврите может также болеть под ребром и в зоне живота.
- Повышение температуры тела до 37-37,5С. На фоне этого наблюдается упадок сил, потеря аппетита, сонливость, ночная потливость.
- Учащенное дыхание.
- Отставание пораженной секции грудины при дыхании.
- Шум трения плевры, что напоминает скрип. В некоторых случаях его можно услышать даже на расстоянии.
Экссудативный плеврит имеет следующую симптоматику:
- Приступообразный сухой кашель.
- Одышка.
- Синюшность конечностей, носогубного треугольника.
- Отечность и бледность лица.
- Увеличение диаметра вен на шее.
- Выбухание промежутков между ребрами в месте скопления патологической жидкости.
- Повышение температуры тела. При остром течении экссудативных видов плеврита наблюдается выраженная интоксикация организма.
- Кровохарканье при онкологических формах плеврита.
Чем может быть опасен плеврит – основные риски и осложнения заболевания
Сухие плевриты, как правило, излечиваются без проблем — и не приводят к обострениям.
С экссудативными плевритами ситуация обстоит сложнее: они способны спровоцировать дыхательную недостаточность.
Кроме того, рассматриваемый недуг, независимо от своей формы, может стать причиной образования спаек в плевральной полости, что негативно отобразится на подвижности легких.
- Сепсис.
- Хронизацию воспалительного процесса.
- Появление свища в результате прорыва гноя в легкие.