Восполнение необходимого объёма циркулирующей крови при её потере, а также приведение её составных клеточных элементов и химических веществ в нормальные показатели путём переливания в крупные периферические сосуды цельной крови или её компонентов – называют гемотрансфузией.
Показания к переливанию крови
По той причине, что кровь является особой разновидностью соединительной ткани человека, гемотрансфузия признана манипуляцией, равнозначной по своей сути с операцией по пересадке донорских органов больному человеку.
Абсолютными показаниями для гемотрансфузии являются те болезни или состояния, при которых отказ от этой процедуры значительно увеличивает риск летального исхода при том, что заменить её другим равнозначным методом лечения не предоставляется возможным.
- Массивная кровопотеря, возникшая за краткий промежуток времени.
Характеризует большой объем потери крови снижением более чем на 25 % нормальных показателей содержания в крови гемоглобина и эритроцитов до 1 миллиона в литре.
Дополнительными данными, которые в этой ситуации указывают на необходимость как можно быстрого проведения гемотрансфузии, являются показатели верхней границы артериального давления (ниже 80 мл рт. ст.), при учащении сердцебиения (больше 90 ударов в минуту).
Расчет объема переливаемой крови осуществляется от степени кровопотери и может составлять до 3 литров и более.
- Интраоперационный и посттравматический шок.
- Длительно протекающее постепенное снижение показателей красной крови на фоне повторяющихся кровотечений, кахексии (потеря веса) различного происхождения, хронических воспалительных заболеваний.
- Ожоговая болезнь.
- Плановые операции с предполагаемым большим объёмом кровопотери.
- Опухолевые заболевания костного мозга и сложные заболевания периферической крови, затрагивающие механизм её свёртывания.
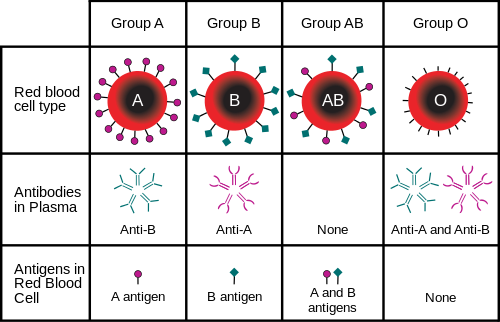
Группы крови – классификация по системе ABO
Успешное, без высокого риска смертельных осложнений, переливание крови от здорового человека (донор) нуждающемуся (реципиент), стало возможно только в начале XX века, когда были открыты группы крови по системе ABO.
Эта система подразумевает определение наличия в крови агглютиногенов (антигенов) A и B, содержащихся в эритроцитах, а также агглютининов (антитела) a и b, которые присутствуют в плазме (жидкой части) крови человека.
Исходя из этого, по системе ABO, разделяют четыре группы:
- I – ab (0)
- II- Ab (A)
- III- Ba (B)
- IV- AB (AB)
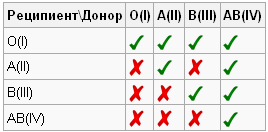
Разделение крови на эти группы позволило избегать ситуации, когда при переливании происходила встреча антигена A с антителом a или антигена B с антителом b, которая приводила в организме больного к склеиванию между собой эритроцитов донорской крови с последующим летальным исходом для больного.
Современная тактика гемотрансфузии исключает варианты, имевшиеся ранее, с возможностью переливания необязательно одногруппной крови и требует её строгую идентичность у донора и реципиента по ABO-системе.
Противопоказания к переливанию крови
- Активные формы туберкулёза с поражением целого ряда внутренних органов в стадии инфильтрации.
- Септические поражения клапанов сердца.
- Сердечная недостаточность крайней степени тяжести, развившаяся при заболеваниях миокарда и клапанного аппарата сердца.
- Тяжелые аллергические заболевания (острая некротическая экзема кожи, отёк Квинке в анамнезе, бронхиальная астма и др.).
- Выраженные тяжёлые нарушения в работе печени (имеющаяся печеночная недостаточность) и почек (острый гломерулонефрит, амилоидоз почек).
- Нарушения мозгового кровообращения и тяжелые травмы головного мозга в острой стадии заболеваний;
- Тромбоэмболическая болезнь.
К высокой группе риска возникновения осложнений при переливании относят следующих больных:
- Имевшие некоторые патологические реакции и осложнения при переливании им крови ранее.
- Женщины, имеющие в анамнезе выкидыши и мертворожденных детей.
- Больные с наличием у них злокачественных опухолей в крайних клинических стадиях.
Эти больные требуют особого внимания при переливании крови!
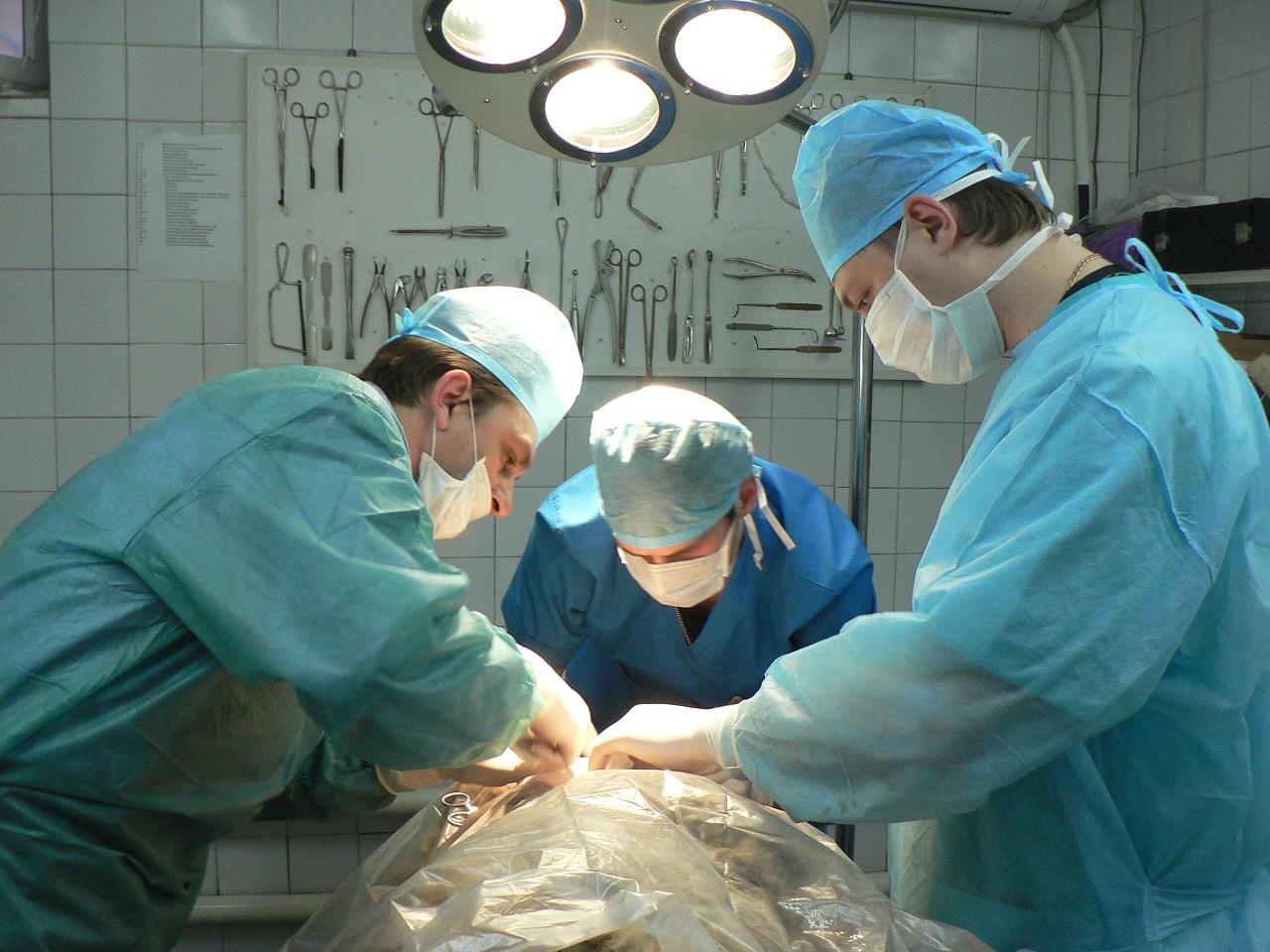
Как выполняется гемотрансфузия — прямое и непрямое переливание крови
Гемотрансфузия возможна прямым и непрямым методами:
- При прямом методе кровь переливается сразу от донора к больному.
- Непрямой метод подразумевает переливание ранее заготовленной крови или её компонентов при заборе от донора.
В организм больного кровь может вводиться внутривенно и внутриартериально. В некоторых ситуациях прибегают к внутрикостному вливанию (чаще — в крыло подвздошной кости таза).
Предшествует гемотрансфузии обязательное повторное определение группы крови больного и донора, с последующим проведением реакции на индивидуальную совместимость взятых образцов крови. В случае, когда после их смешивания наступает агглюцинация (выпадение сгустков крови) – необходим другой донор.
Даже тогда, когда предварительные пробы не вызывают сомнения в совместимости крови, вливание вначале проводят дробно по 25-30 мл., с перерывами на 3 минуты для оценки общего состояния больного (биологическая проба).
Кроме прямого и непрямого переливания крови, существует и обратная гемотрансфузия. В этом случае, больному переливают его же кровь, которая вылилась в полости тела, без смешивания с другими биологическими жидкостями. Это возможно, к примеру, при ранении в грудную клетку, при внематочной беременности.
Возможные опасности при переливании крови — причины рисков гемотрансфузии
При гемотрансфузии возможны осложнения, как в процессе проведения манипуляции, так и после её.
Причины:
- Технические (нарушение условий хранения крови, перегревание её перед введением, нарушение герметичности системы переливания и др.).
- Биологические (неправильная оценка результата определения группы крови и проб на совместимость с нарушением техники их проведения, аллергия на консерванты).
- Индивидуальные реакции организма (посттрансфузионная реакция и шок, анафилаксия).
- Технические (нарушение условий хранения крови, перегревание её перед введением, нарушение герметичности системы переливания и др.).
- Биологические (неправильная оценка результата определения группы крови и проб на совместимость с нарушением техники их проведения, аллергия на консерванты).
- Индивидуальные реакции организма (посттрансфузионная реакция и шок, анафилаксия).
Кроме того остаётся значительный риск заражения от донора острыми и хроническими инфекциями (в том числе гепатит и ВИЧ).