Лидеры отрасли
Новости
Каждый читатель OPERABELNO найдет здесь свежую информацию о новостях медицины, хирургических новинках и передовых достижениях в науке и клинике. Только актуальные новости ведущих медицинских и исследовательских центров, интервью с признанными хирургами, медиками и лидерами отрасли.
Хотите оперативно разместить свою новость или имиджевое интервью с экспертом? Пишите на contact@operabelno.ru - давайте сотрудничать!
Стоматология
Восстанавливающий зубы гель – уникальная
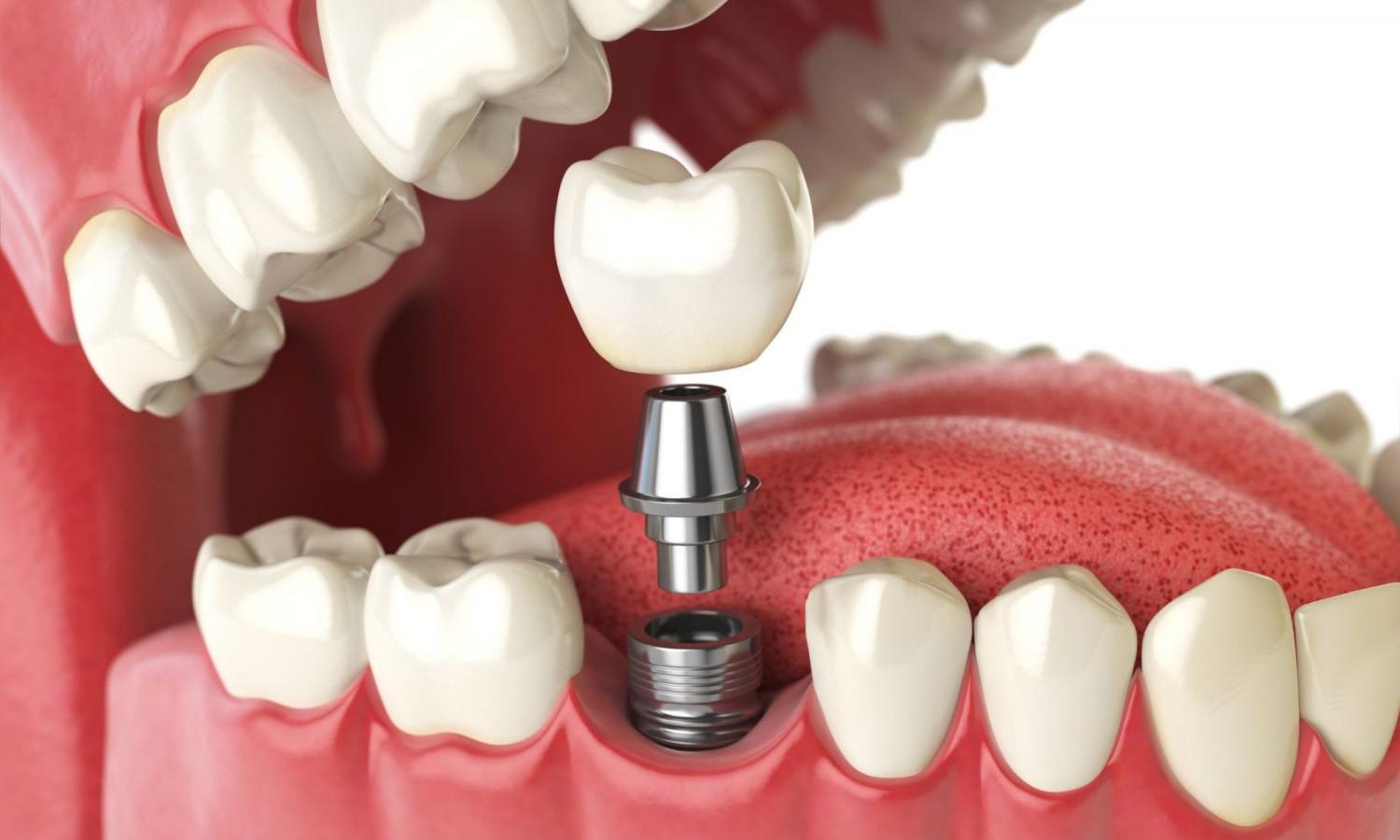
Имплантация – это возможность реставрации
Частым препятствием на пути к красивой
Беременная женщина более чутко
Лечение зубов в частной клинике
Удаление экзостоза зуба или челюсти
Общая хирургия
Ортопедия и травматология
Хирурги Новосибирского НИИТО им.
В НМИЦ детской травматологии и
Директор НМИЦ детской травматологии
Завершился российско-белорусский
Применение имплантируемых ортопедических
Термин «остеопатия» звучит как
Пластическая хирургия
Материал проверен: Суходолов Ярослав Игоревич, пластический хирург — 17.02.2020 Пластика груди —
Материал проверен: Суходолов Ярослав Игоревич, пластический хирург — 12.02.2020 Рассматриваемая
Материал проверен: Суходолов Ярослав Игоревич, пластический хирург — 06.02.2020 Указанная методика
Материал проверен: Суходолов Ярослав Игоревич, пластический хирург — 01.02.2020 На сегодняшний
Материал проверен: Суходолов Ярослав Игоревич, пластический хирург — 20.01.2020 Пластическая операция
Материал проверен: Суходолов Ярослав Игоревич, пластический хирург — 12.01.2020 Абдоминопластика