Рассматриваемая процедура – клинико-лабораторный метод исследования содержимого двенадцатиперстной кишки: желчи, смешанной с поджелудочным, кишечным и желудочным соками.
Посредством данной манипуляции можно протестировать состояние печени, желчевыводящей системы, а также провести некоторые лечебные мероприятия.
Показания и противопоказания к проведению дуоденального зондирования – для чего нужна диагностика
Указанная манипуляция может быть назначена в нескольких случаях:
1. При наличии следующих патологий:
- Воспалительные явления в желчном пузыре в т.ч. те, что носят хронический характер.
- Аллергия.
- Застойные процессы при гепатитах.
- Желчнокаменные недуги.
- Гипомоторная дискинезия желчного пузыря и протоков.
2. При наличии жалоб на такие состояния:
- Болевые ощущения в зоне правого подреберья.
- Изменение окраса мочи на более темный.
- Регулярная тошнота.
- Горький привкус во рту.
3. В случае проведения лечебных мероприятий
- Обеспечение питания пациента трансдуоденальным способом.
- Доставка антибиотиков, либо антигельмитных средств, в 12-перстную кишку.
- Промывание полости двенадцатиперстной кишки.
Рассматриваемую манипуляцию не проводят при следующих патологиях
- Сбои в работе пищевода, связанные с его проходимостью.
- Хроническое воспаление поджелудочной железы и/или желчного пузыря на момент обострения.
- Сахарный диабет.
- Мешковидное расширение аорты.
- Гастрит/язва 12-перстной кишки либо желудка на стадии обострения.
- Наличие злокачественных новообразований в органах желудочно-кишечного тракта.
- Приступы бронхиальной астмы.
- Выявление подвижных камней в полости желчного пузыря.
- Серьезные погрешности в работе сердца.
- Во время/после кровотечения в органах ЖКТ.
- Заболевания ротоглотки, которые негативно сказываются на процессе глотания.
- Период вынашивания ребенка, а также в течение грудного вскармливания.
В случае, если пациент находится в тяжелом состоянии, указанную манипуляцию запрещено проводить!
Как правильно подготовиться к выполнению дуоденального зондирования?
Чтобы получить максимально достоверные результаты исследования, пациенту нужно придерживаться следующих рекомендаций:
За 5-6 дней до начала манипуляции следует исключить следующие лекарственные средства:
- Желчегонные: Уролесан, Аллохол, Ксилит и т.д.
- Пищеварительные ферменты: Фестал, Мезим.
- Препараты, обладающие слабительным эффектом.
- Средства, способствующие устранению спазмов и расширению кровеносных сосудов.
За 24 часа до манипуляции необходимо исключить из меню следующие продукты:
- Хлеб из ржаных сортов муки.
- Жидкости, насыщенные углекислым газом.
- Сырые фрукты и овощи перед употреблением нужно запечь. От картофеля лучше воздержаться на сутки.
- Блюда из бобовых.
- Иные продукты, способствующие газообразованию.
Последний прием пищи должен быть не позднее 18.00 накануне перед диагностикой.
В день проведения дуоденального зондирования запрещено:
- Принимать спиртные напитки.
- Курить.
- Есть либо пить. При сильной жажде разрешается сделать несколько глотков очищенной негазированный воды.
Перед приходом в лабораторию пациенту необходимо извлечь зубные протезы (если таковые имеются), прочистить нос и прополоскать рот.
Как выполняется дуоденальное зондирование – этапы процедуры
 Главным атрибутом указанной манипуляции является прозрачный гибкий зонд с расширенным наконечником.
Главным атрибутом указанной манипуляции является прозрачный гибкий зонд с расширенным наконечником.
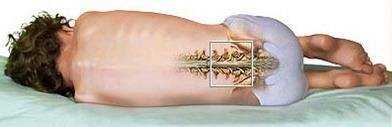
Изначально пациент должен принять сидячее положение. Ремень следует ослабить, а рубашку расстегнуть. Подбородок при этом нужно максимально прижать к груди, а рот широко открыть.
В руки пациенту вручают небольшой лоточек.
Предварительно врач измеряет расстояние от ротовой полости до пупка пациента и делает соответствующие разметки на зонде.
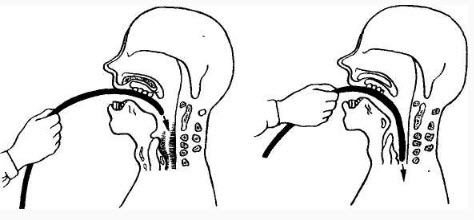
Алгоритм процедуры следующий:
- Конец зонда располагают у корня языка. Для подавления рвотного рефлекса больному необходимо глубоко дышать. Посредством глотательных движений зонд проталкивается в полость желудка.
- Получение порции А. На данном этапе пациента просят лечь на правый бок на кушетку. Под ягодицы ему подлаживают небольшой валик, а под правое подреберье – теплую грелку. Доктор аккуратными движениями проталкивает зонд в 12-перстную кишку, откуда непосредственно в пробирку вытекает первая порция. Данная жидкость – смесь панкреатического, желудочного, кишечного соков, а также желчи. Она имеет ярко-желтый оттенок. На получение порции А уходит около 30 минут.
- Получение пузырной желчи (порции В). Для этого пациента просят лечь на спину, и при помощи шприца в полость двенадцатиперстной кишки вводят раздражители. Зачастую – это сернокислая магнезия или ксилит. Далее свободный конец зонда перекрывают специальным зажимов на 5-7 минут. По истечению указанного времени больной снова ложится на правый бок, и после снятия зажима порция В вытекает в чистую пустую пробирку. Данная жидкость имеет темно-желтый цвет и является наиболее важной для диагностического исследования.
- Получение печеночной желчи (порции С). Максимум через 30 минут после извлечения порции В жидкость, что вытекает из зонда, меняет свой цвет на светло-желтый. Доктор перелаживает зонд в новую пробирку и на протяжении нескольких минут собирает печеночную желчь.
- Извлечение зонда. Осуществляется в сидячем положении пациента. При необходимости перед извлечением зонда в полость 12-перстной кишки могут вводиться специальные лекарственные препараты. Чтобы ликвидировать горький привкус во рту после изъятия гибкого шланга пациенту дают прополоскать рот антисептическими средствами.
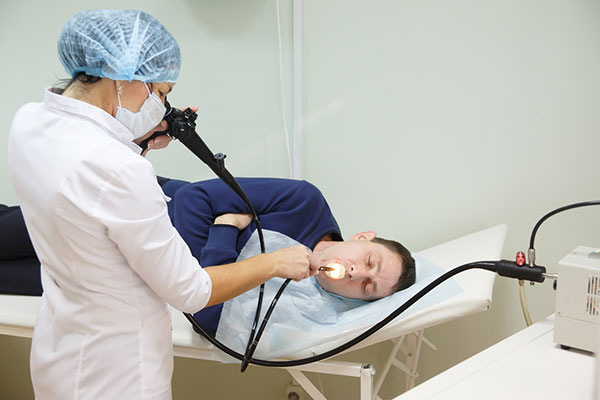
Если главная цель рассматриваемой процедуры –
обнаружение лямблий, полученные пробирки помещают в стакан с теплой жидкостью (37 С) и немедленно доставляют в лабораторию.
Это связано с тем, что в холодной среде лямблии не двигаются, что делает невозможным их выявление под микроскопом.
По завершению данной манипуляции пациента оставляют в палате либо в холле клиники на час. В течение указанного времени производится проверка артериального давления и пульса.
До конца дня нужно воздержаться от острой, жаренной и жирной пищи. Первую трапезу допускается совершать не ранее, чем через 40 минут после зондирования.
К возможным последствиям рассматриваемой процедуры следует отнести диарею, которая может возникнуть в результате введения сернокислой магнезии.
Показатели исследования – что можно узнать из результатов дуоденального зонирования?
Посредством указанной методики исследования врач имеет возможность поставить диагноз и определить адекватную тактику лечения.
Полученную желчь тестируют на следующие показатели:
- Прозрачность. В норме все три порции не должны быть мутными. Однако, в самом начале исследования первая жидкость может помутнеть. Виновник подобного явления – соляная кислота, что попадает из желудка. В таком случае доктор сливает непрозрачную жидкость, и продолжает сливать желчь.
- Плотность. При отсутствии каких-либо патологий данный показатель у порции А будет варьироваться от 1,002 до 1,015; у порции В – от 1,016 до 1,031; у порции С – от 1,006 до 1,011. Повышение концентрации происходит при увеличении количества клеточных компонентов. Подобное явление имеет место быть на фоне воспалений, желчнокаменного недуга, серьезных сбоев в работе печени.
- Цвет. Как уже было описано выше, каждая порция желчи имеет свой индивидуальный окрас. Влиять на цвет желчи могут разнообразные воспалительные явления, вследствие которых нарушается ее отток.
- Кислотность. Ph первой порции может быть нейтральной/слабощелочной, а у остальных порций — щелочная среда.
- Клетки эпителия в желчи – признак определенного патологического состояния. Если же микроскопическое исследование выявляет хлопья слизи, врач диагностирует воспаление.
- Эритроциты. Присутствие указанных клеток в порции А может быть следствием повреждения слизистой в ходе внедрения зонда. При открытии кровотечения на фоне язвы в первой порции будет выявлено большое количество красных кровяных телец. Наличие эритроцитов во второй и/или третей порциях желчи – признак развития желчнокаменной болезни. Аналогичный диагноз ставят при выявлении кристаллов билирубина и холестерина во взятых образцах желчи.
- Лейкоциты. Наличие данных клеток в очень малом количестве в порции А является нормой. В целом же, важная роль отводится конкретной порции, в которой присутствуют лейкоциты: это дает возможность определить точную локализацию воспалительного явления. С целью получения информации о возбудителе (синегнойная палочка, кишечная палочка и т.д.), который спровоцировал образование лейкоцитов, осуществляют посев желчи на те или иные среды.
- Цисты лямблий в желчи свидетельствует о развитии паразитарного недуга. Хотя отсутствие подобных микроэлементов не дает 100-процентной гарантии того, что лямблиоза нету. Диагностировать указанное патологическое состояние можно только в том случае, если на момент проведения рассматриваемого вида зондирования простейшие пребывают в активной стадии размножения.
Важным показателем является также количество полученной пузырной желчи (порции В).
Недостаточное количество желчи – признак гипертонической дискинезии желчного пузыря и протоков, а ее переизбыток указывает на гипотоническую форму заболевания.
 Главным атрибутом указанной манипуляции является прозрачный гибкий зонд с расширенным наконечником.
Главным атрибутом указанной манипуляции является прозрачный гибкий зонд с расширенным наконечником.