Факторов, провоцирующих появление указанного состояния, достаточно много. Некоторые из них могут быть весьма безобидными, и устраняются самопроизвольно.
В определенных же случаях покраснение глаз может свидетельствовать о развитии серьезной патологии, что требует срочных лечебных мероприятий.
Причины синдрома красных глаз
- Различные болезни органов зрения, которые носят инфекционно-воспалительный характер.
- Общие заболевания организма: сахарный диабет, анемия, погрешности в функционировании желудочно-кишечного тракта и т.д.
- Отрицательное влияние аллергенов (аллергический конъюнктивит).
- Физические факторы. В роли провокаторов могут выступать пыль, грязь, песок, сигаретный дым, которые попали в глаза. Некорректная установка контактных линз также может вызвать покраснение.
- Травмирование глаза.
- Сильная усталость. Зачастую это касается людей, которые проводят много времени возле компьютера, а также тех, кто много читает.
- Химические агенты: косметические средства, хлорированная вода, мыльная жидкость.
- Заболевание Шегрена, при котором наблюдается поражение структуры соединительной ткани.
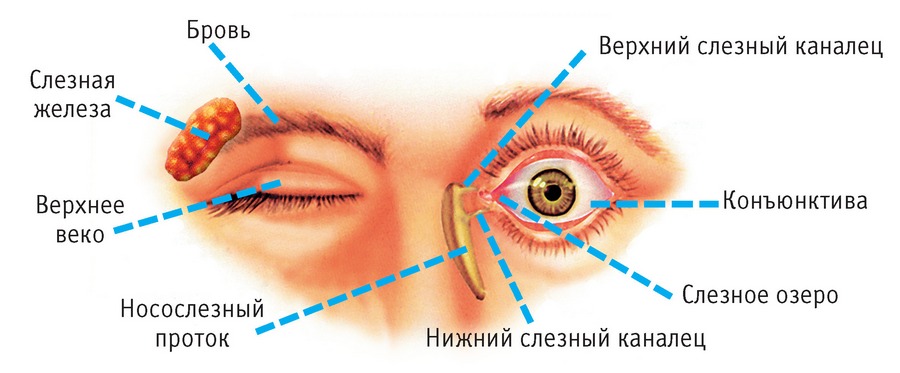
- Недостаточное выделение слезы, которая обычно обеспечивает регулярное омывание оболочки глаза.
Симптомы болезни красных глаз и дифференциальная диагностика
Точная установка причины, которая спровоцировала рассматриваемое состояние глаз, состоит из нескольких процедур.
1. Беседа с пациентом, в ходе которой доктор выясняет присутствующие жалобы:
Выделения из глаз. Они могут быть различной консистенции и иметь разнообразный оттенок: соломенный, прозрачный, белый, зеленый.
- Желтая слизь из глаз – признак аллергического конъюнктивита.
- Характерным проявлением аденовирусного конъюнктивита является серозное отделяемое.
- Гнойная жидкость свидетельствует о наличии бактериального конъюнктивита.
Периодические — либо регулярные — болевые ощущения, которые зачастую сочетаются с сильной чувствительностью к свету, слезотечением.
- Кератит. Развивается вследствие травмирования глаза либо после перенесения сильного стресса. Внешние признаки представлены помутнением роговицы, наличием гнойного отделяемого. Пациент жалуется на падение остроты зрения, периодические/регулярные боли.
- Закрытоугольная глаукома. Характеризуется интенсивными болями, которые сказываются на качестве зрительного восприятия окружающих предметов. Какие-либо выделения из глаза отсутствуют, а вот роговица имеет мутный оттенок. Еще одно типичное проявления данного недуга – повышенное внутриглазное давление.
- Аденовирусный конъюнктивит. Болевые ощущения при указанной патологии не столь интенсивные, как в случае с двумя предыдущими заболеваниями. Общая картина дополнена ярко-выраженной светобоязнью, сильным слезотечением, общим недомоганием. Вскоре в патологический процесс может быть вовлечен второй глаз, а при осмотре пациента констатируется увеличение шейных лимфоузлов.
Зуд. Не всегда присутствует при синдроме красных глаз, и зачастую является одним из симптомов конъюнктивита.
При аллергических явлениях (аллергический конъюнктивит) зуд проявляется в определенное время года, и быстро устраняется при помощи антигистаминных препаратов.
При аденовирусном конъюнктивите диагностируются точечные инфильтраты на роговице, а в ходе микроскопических исследований подтверждается вирусная природа воспалительного явления.
2. Диагностические мероприятия:
- Визуальный осмотр глаза. На данном этапе доктора интересуют видоизменения роговицы; наличие/отсутствие отделяемого, его цвет и консистенция; трансформации в области передней камеры глаза. При выявлении инородного тела, офтальмолог извлекает его. Если же покраснение было спровоцировано химическими агентами, осуществляется тщательная промывка глаза большим количеством жидкости.
- Проверка качества реакции зрачка на световой луч.
- Изучение глазного дна посредством офтальмоскопа с применением проходящего света и фиолетового фильтра.
- Использование таблицы Сивцева для проверки остроты зрения.
- Определение физических свойств глаза с использованием разнообразных методик.
- Исследование расположения глазных яблок, способности к перемещению глаз. Подобная манипуляция нужна только в случае нанесения тупой травмы.
Симптомом каких болезней является краснота глаз?
- Глаукома. Данная патология проявляет себя рядом разнообразных симптомов. На фоне сильной головной боли, головокружения и тошноты у больного могут ошибочно диагностировать сосудистый криз, лечение которого лишь усугубит ситуацию. Иногда имеет место быть обильная и частая рвота, из-за чего врачи скорой помощи иногда направляют больного в хирургическое отделение с подозрением на инфицирование кишечника. Распознать приступ глаукомы реально по ярко-красному глазному яблоку, которое весьма твердое («каменное») на ощупь. Отсутствие своевременных лечебных мероприятий может стать причиной потери зрения.
- Блефарит. Типичный признак – язвочки на веках, которые расположены под корочками. Больные жалуются на быструю усталость, тяжесть в веках, чувство присутствия инородного тела в глаза. Спровоцировать данную болезнь могут разнообразные факторы: аллергия, погрешности в работе желудочно-кишечного тракта, сахарный диабет, хроническое инфицирование организма и т.д. Отсутствие адекватной терапии может привести к перенесению воспалительного явления на конъюнктиву и развитию хронического блефароконъюнктивита.
- Ячмень. Главный виновник данного воспалительного явления – золотистый стафилококк. Первые два дня пациент чувствует дискомфорт в веке: жжение, болевые ощущения. Далее в волосяном фолликуле ресницы образуется небольшой гнойник. В некоторых случаях он способен разрастаться приличных размеров, и после самопроизвольного вскрытия оставляет шрам. Рецидивирующие ячмени – признак слабого иммунитета. Неправильное лечение может стать причиной серьезных обострений, среди которых – заражение крови.
- Острый дакриоаденит. Характеризуется уплотнением сальной железы, вследствие которого верхнее веко приобретает S-образную форму, подвижность глазного яблока ограничивается. Общее состояние больного ухудшается: температура тела повышается, снижается аппетит, возникают проблемы со сном. В редких случаях может формироваться гнойник на верхнем веке. Рассматриваемый недуг способен возникнуть на фоне общих инфекций: краснухи, гриппа, кори и т.п.
- Синдром Шенгера. Диагностируется чаще всего у женщин, после достижения ими 30-летнего возраста. В результате указанной аутоиммунной патологии в первую очередь страдают слюнные и слезные железы. Проявляется это плохим продуцированием слезной жидкости (даже при плаче), покраснением и дискомфортом в глазах, зудом, сухостью во рту, появлением кариеса, болью в суставах.
- Дакриоцистит новорожденных. Развивается из-за несвоевременного раскрытия носослезного канала и сопровождается покраснением глаз, отечностью слезного мешка, появлением гнойного отделяемого. Для устранения данного патологического состояния зачастую достаточно массажа слезного мешка, который можно проводить даже в домашних условиях. В крайне редких случаях требуется хирургическое вмешательство.
- Конъюнктивит. В силу факторов, которые могут спровоцировать указанную патологию, существует множество разновидностей конъюнктивита. Всех их можно разделить на 4 больших группы: бактериальный, хламидийный, вирусный, аллергический. Каждый вид нуждается в различной тактике лечения, поэтому в любом случае необходима консультация у офтальмолога и инструментальная диагностика. Общим признаком является поражение конъюнктивы и слизистой оболочки века. На протяжении всего лечения запрещено тереть глаза: это благоприятствует распространению инфекции на непораженный глаз. От декоративной косметики и контактных линз следует воздержаться. Кроме того, необходимо регулярно следить за гигиеной рук.
- Синдром сухого глаза. Вызван сбоями в работе слезной железы, что сказывается на состоянии роговицы и конъюнктивы: со временем могут появляться язвочки на их поверхности. Глаза пациента становятся чувствительными к свету, ветру, пыли, лекарственным препаратам. Также его беспокоят болевые ощущения в области глаз, зуд, слизистые выделения. Общая картина может дополняться болями в суставах, сухостью в ротовой полости. Согласно статистике, подобный недуг чаще всего диагностируется у лиц, что пересекли 40-летний рубеж. В более раннем возрасте синдром сухих глаз может развиться в следствие частого нахождения в помещении, где циркулирует сухой воздух, а влажная уборка делается крайне редко.
- Кератит. Сопровождается сильным слезотечением, острым реагированием на световые лучи, болезненными ощущениями при смыкании век. Изменение окраса (ближе к фиолетовому) наблюдается на стыке конъюнктивы и роговицы. Подобное явление – результат влияния перикорнеальной инфекции. Кроме того, со стороны больного отмечаются жалобы на ухудшение остроты зрения. При появлении первых симптомов следует немедленно обращаться к офтальмологу: игнорирование данной патологии может стать причиной слепоты.