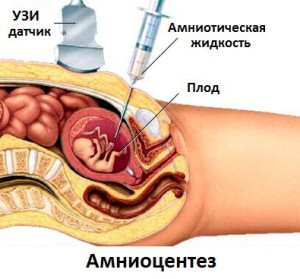
Амниоцентез — медицинская процедура, использующаяся в перинатальной диагностике. Она заключается в совершении пункции амниотического пузыря с последующим взятием околоплодной жидкости для лабораторного исследования, которое делается для ранней диагностики генетических и хромосомных аномалий, определения пола плода, а также для амниоредукции при многоводии или введения лекарственных средств для прерывания беременности.
Кратко об околоплодных водах: состав и функции
Амниотическая жидкость (околоплодные воды) — жидкая среда, окружающая плод в утробе матери. На вид это светлая, прозрачная, слегка желтоватая жидкость, которая содержится в амниотическом мешке. Ее основными функциями является участие в обменных процессах плода, а также защита от внешних влияний.
Амниотическая жидкость в разные периоды интранатального развития плода секретируется разными структурами: трофобластом и желточным телом в эмбриональном периоде; амниотическим мешком, в фетальном периоде беременности. Кроме того, через эндотелий сосудов в амниотическую жидкость попадает плазма материнской крови.
Амниотическая жидкость состоит из воды (до 98%), и растворенных в ней веществ.
- Минеральный состав представлен ионами натрия, калия, хлора, кальция, магния, фосфора, железа, меди.
- Осмотический баланс, кроме минеральных веществ, поддерживают глюкоза и мочевина.
- Органический компонент представлен аминокислотами (17 аминокислот, в том числе и незаменимые), белками, продуктами ресинтеза белков, фосфолипидами, молочной кислотой.
- Гормонами амниотической жидкости являются хорионический гонадотропин, плацентарный лактоген, серотонин, тестостерон, кортикостероиды, прогестерон, эстрогены, паратиреоидный гормон, кальцитонин, тироксин, трийодтиронин, окситоцин.
- Факторы защиты плода: иммуноглобулины классов A, D, E, G, комплемент, лизоцим.
- В процессе роста плода в амниотическую жидкость попадает его моча, чешуйки эпидермиса, пушковые волосы, секрет сальных желез.
Среднее количество амниотической жидкости при доношенной беременности составляет 1000-1500 мл. В течении каждых трех часов осуществляется полный обмен вод, а за 5 суток проходит полный обмен входящих в их состав минеральных веществ.
- Питательная функция: на ранних сроках беременности эмбрион всасывает растворенные в амниотической жидкости питательные вещества. Во второй половине интранатального развития плод проглатывает амниотическую жидкость.
- Механическая защита плода (водная среда амортизирует механические влияния извне).
- Защита плода от инфицирования совершается посредством наличия в ней иммуноглобулинов, комплемента, лизоцима.
- Шумоизоляция плода.
- Поддержание постоянной температуры и давления (при гипертермии матери температура амниотической жидкости не превышает 37 градусов).
Когда необходимо сдавать анализ амниотической жидкости
Амниоцентез проводится в разные сроки беременности и, в зависимости от периода, подразделяется на два вида.
- Ранний амниоцентез: выполняют в первом триместре беременности (с 10 по 14-ю недели).
- Поздний амниоцентез: выполняют после 15-й недели беременности.
Существует две техники доступа к амниотическому мешку:
- использование пункционного адаптера;
- методика «свободной руки».
Для чего проводят амниоцентез?
- Внутриутробная диагностика врождённых заболеваний и патологий наследственного характера.
- Амниоредукция (удаление чрезмерного количества амниотической жидкости при многоводии).
- Внутрипузырное введение лекарственных средств для прерывания беременности во втором триместре.
- Мониторинг состояния плода во втором и третьем триместрах беременности: определение и оценка степени тяжести гемолитической болезни плода (ГБП), степени зрелости лёгких, синтез в легких сурфактанта, диагностика интранатальных инфекций.
- Фетотерапия (медикаментозное лечение плода).
- Фетохирургия (хирургическое лечение плода).
При каких условиях амниоцентез назначают на ранних сроках интранатального развития плода?
- Возраст беременной старше 40 лет или моложе 20-ти.
- Отягощенный наследственный анамнез (наличие у одного или обоих супругов наследственных заболеваний, способных проявиться у малыша).
- Рождение матерью в прошлом ребенка с наследственным заболеванием.
- Изменения в лабораторных показателях или при инструментальном обследовании, требующие более детальной диагностики.
Независимо от сроков беременности, показаниями к пункции околоплодных вод могут быть и другие моменты.
- Подозрение на внутриутробную гипоксию плода или патологию развития.
- Потребности в оценке развития легких плода, диагностики интранатального инфицирования.
- Применение беременной фетотоксичных препаратов или употребление токсических веществ.
- Чрезмерное количество околоплодных вод. Проводится амниоцентез с целью амниоредукции. Процедура не одноразовая, проводится до тех пор, пока количество амниотической жидкости не стабилизируется до объема, не затрудняющего рост и развитие плода.
- При позитивном результате хотя бы одного скринингового теста.
- Необходимость внутриутробного лечения.
- Для медикаментозного прерывания беременности (если существуют строгие показания).
- Хирургическое лечение плода.
Эта процедура имеет небольшое количество противопоказаний в связи с большой диагностической ценностью и последующей возможностью сохранения беременности или здоровья плода.
Какие основные противопоказания?
- Угроза самопроизвольного аборта или отслоения плаценты.
- Повышение температуры тела у беременной.
- Обострение хронических патологий у беременной.
- Наличие острых воспалительных процессов, независимо от их локализации.
- Опухолевые образования мышечного слоя матки (миомы) большого размера.
При патологии свертываемой функции крови амниоцентез не противопоказан, но его процедуру желательно проводить под контролем коагулянтов.
Методика проведения амниоцентеза и возможные осложнения
Подготовка к пункции амниотического пузыря заключается в целом ряде процедур.
- При проведении пункции в срок до 20 недель пункцию проводят при наполненном мочевом пузыре, в более поздние сроки необходимо опустошать мочевой пузырь.
- За 5 дней до проведения этой процедуры не рекомендуется принимать ацетилсалициловую кислоту и ее аналоги, а также антикоагулянты.
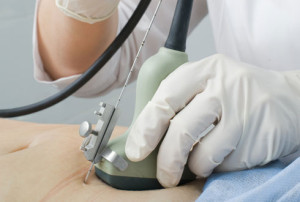
- Перед манипуляцией необходимо сделать УЗИ для исключения или подтверждения многоплодия, определения жизнеспособности плода, уточнения срока беременности и объема околоплодных вод, диагностики анатомических особенностей, которые могут повлиять на проведение процедуры.
- Перед пункцией операционное поле обрабатывают, придерживаясь правил асептики и антисептики.
- В большинстве случаев процедура амниоцентеза безболезненна и не нуждается в анестезии. В некоторых случаях проводят инфильтрационную анестезию в месте пункции местным анестетиком.
- Непосредственно перед процедурой амниоцентеза пациентка подписывает информационное соглашение на проведение операции, в котором указаны суть процедуры, возможные риски и осложнения.
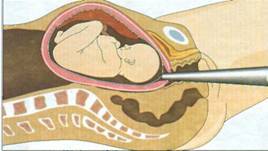
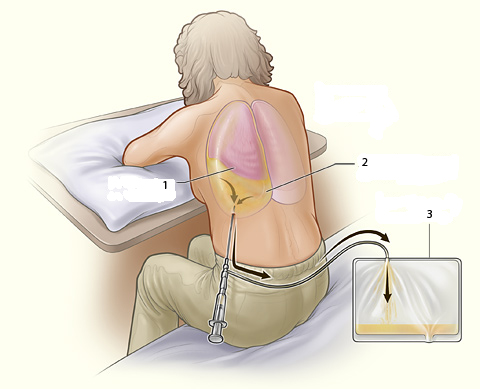
После проведения ультразвукового исследования и определения кармана амниотического мешка, из которого будет отобрана околоплодная жидкость, место прокола кожи обрабатывается антисептиком. Обработка осуществляется в широких пределах с последующим обкладыванием операционного поля стерильным перевязочным материалом.
На кожу в месте прокола наносят стерильный гель для УЗД. На линейный датчик можно наносить нестерильный, потому что его погружают в стерильный полиэтиленовый пакет или одноразовую перчатку. Под контролем датчика уточняется место введения пункционной иглы. При выборе кармана надо избегать наличия вблизи краев плаценты или участков, в которых возможно сокращение мышечного слоя матки. Также желательно избегать мест с большими миомными узлами и размещенной пуповиной. Если на передней стенке матки размещена плацента, то это не является абсолютным противопоказанием к проведению амниоцентеза. В таком случае врач выбирает место плаценты с самой меньшей толщиной ее стенки, и проводит трансплацентарный прокол.
Если сравнивать возможность развития кровотечения при проведении трансплацентарного амниоцентеза и пунктирования амниотического мешка, минуя плаценту, то при первом методе диагностической пункции риск, несомненно, выше. Риск развития кровотечения не зависит от срока проведения пункции околоплодной жидкости. Но стоит заметить, что развитие кровотечения после пункции при трансплацентарном доступе не влияет на процент прерывания беременности по сравнению с пунктированием пузыря в месте, где отсутствует плацента. Поскольку оба вида доступа к амниотической жидкости не увеличивают риск провоцирования прерывания беременности, то единственным условием, которое должно выполняться при трансплацентарном доступе, является выбор максимально тонкого места в плаценте для прохождения пункционной иглы.
Далее, на предполагаемое место ввода иглы между кожей и поверхностью ультразвукового датчика помещают палец. Если кожа отводится от поверхности датчика, на экране появится акустический тоннель, по которому врач определяет направление хода иглы. Пункционная игла вводится под непосредственным контролем ультразвукового датчика, размещаясь вдоль боковой его поверхности. На экране кончик иглы будет визуализироваться в виде гиперэхогенной точки или линии, что позволяет контролировать ее ход во время проведения диагностической процедуры.
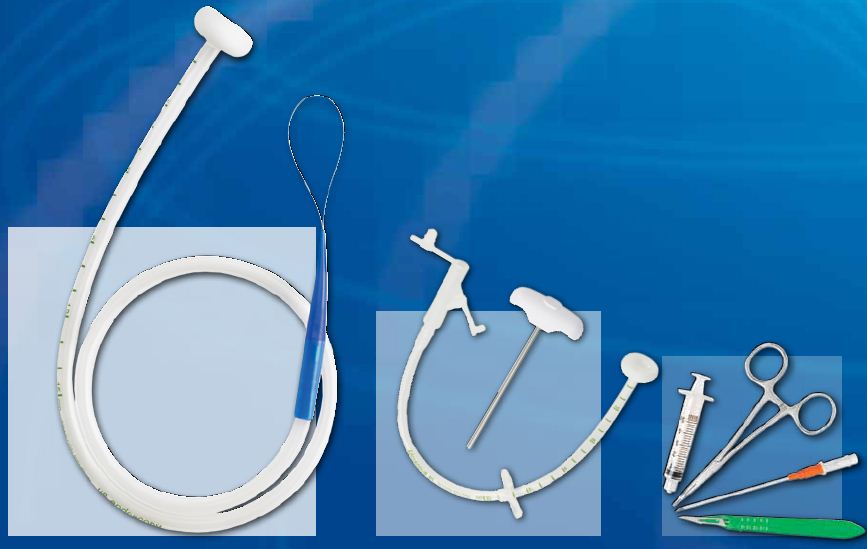
После введения иглы в полость матки мандрен снимается, и с помощью соединительной трубки (катетера) ее подсоединяют к шприцу. Катетер изготовлен из пластика, гибкость которого делает соединение с аспирационной иглой шприца лабильным. За счет чего позволяет свободно и плавно перемещаться игле в амниотической жидкости, значительно уменьшая риск возможной травматизации плода во время его движений, исключая перемещение иглы при движении рук хирурга, выполняющего пункцию.
Первая порция околоплодных вод (приблизительно 0,5 мл) не подлежит лабораторному исследованию в связи с возможным наличием в пункционной игле клеток матери, попавших туда во время прокола. После отбора необходимого объема амниотической жидкости в пункционную иглу снова помещают мандрен, и осторожно удаляют ее с полости матки.
Второй вид методики пункции амниотического пузыря заключается в применении секторного или конвексного датчика для направления иглы. Преимуществом здесь считается возможность визуализировать иглу для пункции на всем ее протяжении при расположении датчика на расстоянии от стерильного места инвазии. Этот метод требует от хирурга необходимых навыков для правильной ориентировки в пространственном взаимоотношении между пункционной иглой и датчиком аппарата.
Применение прикрепленных к датчику адаптеров для направления перемещения иглы представляет собой дополнительную группу методик для внутриутробной диагностики. При фиксации пункционной иглы к датчику снижается риск осложнений после процедуры амниоцентеза.
Насадки для пункционных игл несколько ограничивают условия для свободного маневрирования иглой, поэтому возможно сочетание обеих методик для выполнения пункции. Игла проводится в амниотический пузырь посредством присоединения к адаптеру, а после достижения околоплодных вод ее освобождают, продолжая проводить манипуляцию методом «свободной руки»
При дальнейшем усовершенствовании оборудования была разработана программа, обеспечивающая графическую визуализацию процесса проведения иглы. Сенсорная система позволяет графически отображать относительную траекторию движения иглы, независимо визуализировать ее на мониторе ультразвукового прибора. Это техническое приспособление позволяет врачу, проводящему диагностическую манипуляцию, управлять иглой посредством техники «свободной руки» и одновременно ориентироваться в расстоянии до объекта на мониторе сенсора.
По завершению диагностической процедуры врач проводит мониторинг состояния плода, оценивает частоту сердечных сокращений. При наличии показаний проводят интраоперационную антибиотикопрофилактику, сохраняющую терапию.
- Преждевременное отхождение околоплодных вод.
- Незначительное подтекание околоплодных вод (возможно на протяжении первых суток после инвазии).
- Отслоение плодных оболочек и инфицирование околоплодных вод (чаще встречается при многократных пункциях).
- Развитие аллоиммунной цитопении у плода.
Особенности проведения амниоскопии: показания и техника проведения
Амниоскопия — эндоскопический метод оценки состояния околоплодных вод.
Эту диагностическую процедуру проводят в последнем триместре беременности с целью обнаружения наличия мекония в околоплодных водах, а также определения количества амниотической жидкости.
Метод довольно прост и не требует особой подготовки. Недостатком считается возможность проводить амниоскопию только на последних сроках беременности, и лишь у женщин, шеечный канал которых способен «пропустить» эндоскоп.
Что является прямым показанием для проведения этой эндоскопической процедуры?
- Диагностика состояния плода у больных группы риска.
- Уточнение вида предлежания плода.
- Диагностика резус-конфликта.
- Подозрение на внутриутробную гибель плода.
- Диагностика предлежания пуповины.
- Подозрение на перенашивание.
Противопоказаниями к процедуре являются воспалительные процессы шейки матки и предлежание плаценты.
Техника проведения процедуры следующая. Пациентка ложится на гинекологическое кресло, врач заводит эндоскоп в цервикальный канал, в место расположения нижнего полюса околоплодного пузыря. Под светом эндоскопа доктор определяет цвет мекония, наличие каловых масс в нем, а также его количество.
В зависимости от состояния околоплодных вод и их количества, можно косвенно судить о состоянии плода6
- воды синеватого оттенка указывают на многоводие;
- мутные воды свидетельствуют о внутриутробной гипоксии плода.
Также амниоскопия дает возможность выявить предлежание пуповины, низкое прикрепление плаценты и оценить состояние плодных оболочек.
Расшифровка результатов анализа околоплодных вод
Результаты лабораторных исследований околоплодных вод зачастую получают через 14-21 день после проведения процедуры. Вероятность ошибки в диагностике патологий путем исследования амниотической жидкости меньше 2 %.
Патологии, диагностируемые путем амниоцентеза:
- изосерологическая несовместимость крови матери и плода (Rh-несовместимость) диагностируется путем измерения содержания билирубина в околоплодных водах;
- при биохимическом исследовании амниотической жидкости путем измерения уровня Альфа-фетопротеина можно диагностировать патологию нервной трубки плода и аномалии передней брюшной стенки;
- цитогенетическим методом устанавливают такие диагнозы — синдромы Дауна, Эдвардса, Патау и другие.
Что еще с большой точностью диагностируется?
- Пороки развития (заячья губа, пороки сердца).
- Расщепление позвоночника.
- Спинномозговая грыжа.
- TORCH-инфекции (токсоплазмоз, цитомегаловирус, краснуха, герпесвирусная инфекция).
- Бактериальные инфекции.
- Серповидноклеточная анемия.
- Отсутствие или недоразвитие головного мозга.
- Муковисцидоз.
- Эритробластоз.
- Степень созревания легких и синтез сурфактанта.
- Другие наследственные заболевания.
- Половая принадлежность плода.